Что именно утверждают сторонники концепции «усталости надпочечников» — и где проходят границы этого мифа
Концепция «adrenal fatigue» была популяризирована в 1998 году американским хиропрактиком Джеймсом Уилсоном, который предложил термин для описания состояния, при котором надпочечники якобы «истощаются» от хронического стресса и перестают вырабатывать достаточное количество кортизола. Подробнее — в разделе Детокс и чистки организма.
Согласно этой теории, длительное воздействие психологического, физического или эмоционального стресса приводит к постепенному снижению функции надпочечников, что проявляется неспецифическими симптомами: хронической усталостью, трудностями с пробуждением, тягой к солёной пище, снижением либидо, ослаблением иммунитета и «туманом в голове».
- Стадия 1 (начальная)
- Повышенный кортизол и адреналин в ответ на стресс.
- Стадия 2 (промежуточная)
- Нормальный кортизол утром, низкий вечером.
- Стадия 3 (финальная)
- Постоянно низкий кортизол в течение дня.
Диагностика обычно предлагается через анализ слюны на кортизол в четырёх точках суток — метод, который не валидирован ни одной крупной лабораторной ассоциацией для диагностики эндокринных нарушений.
Лечение включает «адреналовые экстракты», адаптогены (родиола, ашваганда), высокие дозы витамина C и B5, изменения в диете и «управление стрессом».
⚠️ Чем «усталость надпочечников» отличается от реальной надпочечниковой недостаточности
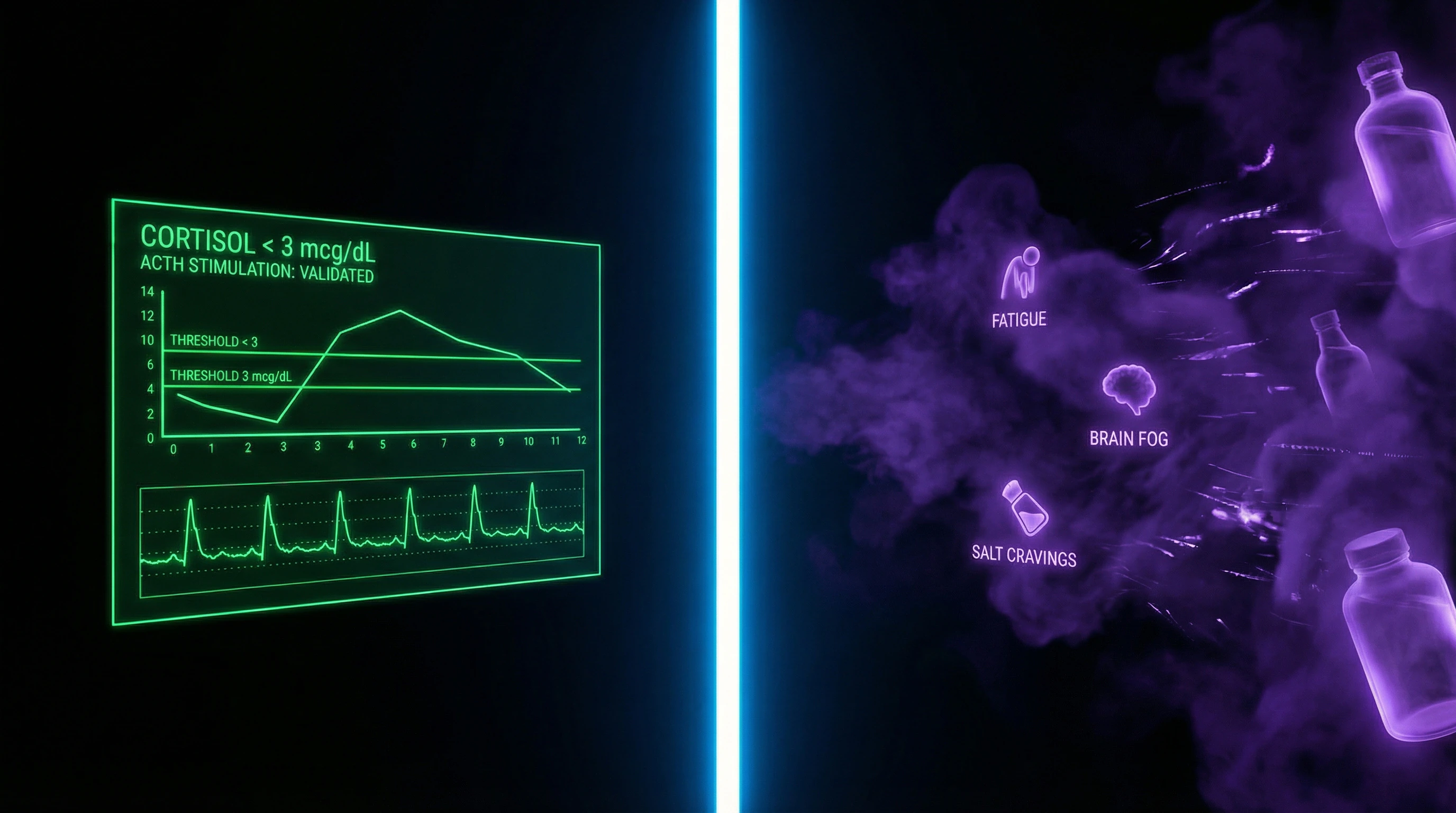
Надпочечниковая недостаточность (болезнь Аддисона при первичной форме, вторичная при поражении гипофиза) — это серьёзное эндокринное расстройство с чёткими диагностическими критериями, подтверждаемое низким базальным кортизолом (обычно <3 мкг/дл утром) и отсутствием адекватного ответа на стимуляцию АКТГ.
Это состояние требует пожизненной заместительной терапии глюкокортикоидами и минералокортикоидами, без которой возможен аддисонический криз с летальным исходом (S001).
«Усталость надпочечников» описывает субклиническое состояние с нормальными или погранично-нормальными уровнями кортизола, которое не соответствует критериям ни одного признанного эндокринного заболевания.
🔎 Почему границы концепции размыты намеренно
Симптомы, приписываемые «усталости надпочечников», настолько неспецифичны, что могут описывать десятки различных состояний: от гипотиреоза и железодефицитной анемии до синдрома обструктивного апноэ сна, депрессии, фибромиалгии и синдрома хронической усталости.
| Реальная недостаточность | «Усталость надпочечников» |
|---|---|
| Чёткие диагностические критерии | Размытые, субъективные симптомы |
| Низкий кортизол (<3 мкг/дл) | Нормальные или пограничные уровни |
| Жизнеугрожающее состояние | Не признано медицинским сообществом |
| Требует гормональной терапии | Продаётся как добавки и консультации |
Эта диагностическая размытость — не ошибка, а особенность модели, позволяющая «диагностировать» состояние у максимально широкой аудитории. Отсутствие чётких биомаркеров означает, что любой человек с усталостью может быть отнесён к категории «страдающих от усталости надпочечников», что создаёт огромный рынок для продажи добавок и консультаций.
Семь самых убедительных аргументов в пользу существования «усталости надпочечников» — и почему они заслуживают серьёзного рассмотрения
Перед разбором доказательной базы нужно представить сильнейшие доводы сторонников концепции в их лучшей формулировке. Это не согласие с ними, но демонстрация интеллектуальной честности и объяснение, почему концепция находит отклик у пациентов и части практикующих врачей. Подробнее — в разделе Психосоматика объясняет всё.
🧩 Аргумент первый: реальность хронического стресса и его влияние на ось гипоталамус-гипофиз-надпочечники
Хронический стресс действительно влияет на функцию оси HPA. Длительная активация стрессовой системы приводит к дизрегуляции циркадного ритма кортизола, изменению чувствительности рецепторов к глюкокортикоидам и нарушению обратной связи.
У пациентов с посттравматическим стрессовым расстройством, синдромом хронической усталости и выгоранием обнаруживаются отклонения в паттернах секреции кортизола. Однако эти отклонения не соответствуют классической картине надпочечниковой недостаточности.
🧩 Аргумент второй: недостаточность существующих диагностических критериев для субклинических состояний
Современная эндокринология фокусируется на явных патологиях с чёткими пороговыми значениями, игнорируя «серую зону» субклинических дисфункций. Утренний кортизол может быть в пределах референсного диапазона (5–25 мкг/дл), но находиться в нижней его части, что теоретически может быть недостаточным для конкретного человека с учётом его стрессовой нагрузки.
Тест стимуляции АКТГ разработан для выявления явной недостаточности, но может не улавливать более тонкие нарушения резервной функции надпочечников.
🧩 Аргумент третий: субъективное улучшение состояния пациентов на предлагаемых протоколах
Многие пациенты сообщают о значительном улучшении самочувствия после начала приёма адаптогенов, изменения диеты и внедрения практик управления стрессом. Это может объясняться эффектом плацебо, регрессией к среднему или влиянием сопутствующих изменений образа жизни.
Если человек чувствует себя лучше, это имеет клиническое значение, даже если механизм улучшения не соответствует заявленной теории.
🧩 Аргумент четвёртый: ограниченность одномоментных измерений гормонов для оценки динамической системы
Ось HPA — динамическая система с циркадными ритмами, пульсирующей секрецией и сложными петлями обратной связи. Одномоментное измерение кортизола в крови даёт лишь моментальный снимок, который может не отражать функциональную способность системы реагировать на стресс в течение дня.
Множественные измерения кортизола в слюне в течение суток теоретически дают более полную картину функционального состояния надпочечников, чем однократный анализ крови.
🧩 Аргумент пятый: эволюционная несоответствие между современным хроническим стрессом и адаптивными механизмами
Стрессовая система человека эволюционировала для реакции на острые, кратковременные угрозы (нападение хищника, конфликт с соплеменником), а не на хронический психосоциальный стресс современной жизни (финансовая нестабильность, информационная перегрузка, социальная изоляция).
Теоретически длительная активация системы, не предназначенной для постоянной работы, может приводить к функциональным нарушениям, которые не укладываются в классические категории эндокринных заболеваний.
🧩 Аргумент шестой: недостаточное внимание официальной медицины к функциональным расстройствам
Пациенты с хронической усталостью часто сталкиваются с тем, что их жалобы не находят объяснения в рамках стандартного обследования: анализы «в норме», структурных патологий не выявлено. Им говорят, что «всё в порядке» или направляют к психиатру.
- Концепция «усталости надпочечников» предлагает биологическое объяснение симптомов
- Даёт план действий и ощущение контроля
- Психологически более приемлема, чем диагноз «соматоформное расстройство» или «всё от нервов»
🧩 Аргумент седьмой: потенциальная польза компонентов предлагаемого лечения независимо от теории
Даже если теория «усталости надпочечников» неверна, некоторые компоненты предлагаемого лечения могут быть полезны по другим механизмам. Адаптогены вроде родиолы розовой и ашваганды имеют доказательную базу для снижения субъективного стресса и улучшения когнитивных функций, хотя механизм не связан с «поддержкой надпочечников».
Рекомендации по улучшению сна, снижению потребления кофеина и управлению стрессом полезны независимо от эндокринологической теории. Это создаёт парадокс: пациент может почувствовать улучшение, но не потому, что его надпочечники «восстановились».
Что показывают систематические обзоры и позиции профессиональных эндокринологических обществ о существовании «усталости надпочечников»
Переходя от стилменовской версии к критическому анализу, необходимо рассмотреть, что говорит доказательная база. Подробнее — в разделе Биорезонансная терапия.
📊 Систематический обзор 2016 года: отсутствие подтверждающих доказательств
Наиболее цитируемый систематический обзор по теме, опубликованный в BMC Endocrine Disorders в 2016 году, проанализировал 58 исследований, в которых изучалась связь между утомляемостью и функцией надпочечников. Авторы не нашли последовательных доказательств того, что у людей с хронической усталостью имеются специфические нарушения функции надпочечников, отличающие их от здоровых контрольных групп.
Результаты были противоречивыми: в некоторых исследованиях обнаруживался слегка сниженный кортизол, в других — повышенный, в третьих — никаких различий. Ни один паттерн не был воспроизводим настолько, чтобы служить диагностическим критерием.
🧾 Позиция Эндокринологического общества США: концепция не имеет научного обоснования
Эндокринологическое общество США (Endocrine Society) официально заявило, что «усталость надпочечников» не является реальным медицинским состоянием. В клинических рекомендациях по диагностике и лечению первичной надпочечниковой недостаточности (2016) общество подчёркивает, что термин вводит в заблуждение пациентов и может приводить к задержке диагностики реальных заболеваний.
Аналогичную позицию занимают Европейское общество эндокринологов и Австралийское общество эндокринологов.
Когда профессиональные организации трёх континентов единогласно отрицают существование диагноза, это не совпадение — это сигнал о том, что концепция не выдерживает проверку воспроизводимостью.
🔬 Проблема валидации тестов слюны на кортизол для диагностики функциональных нарушений
Хотя измерение кортизола в слюне является валидным методом для исследовательских целей и диагностики синдрома Кушинга (избытка кортизола), его использование для диагностики «усталости надпочечников» не стандартизировано. Референсные диапазоны сильно варьируют между лабораториями, на результаты влияют множество факторов (время суток, приём пищи, стресс от самого процесса тестирования, курение, оральные контрацептивы), и не существует консенсуса о том, какие отклонения от нормы являются клинически значимыми.
Коммерческие лаборатории, предлагающие «панели надпочечников», часто используют собственные, не валидированные референсные диапазоны.
| Фактор, влияющий на результат | Степень влияния | Контролируется ли в коммерческих тестах |
|---|---|---|
| Время суток (циркадный ритм) | Вариация до 50% | Редко |
| Приём пищи за 30 минут до теста | Может исказить результат | Не всегда учитывается |
| Психологический стресс от процедуры | Острое повышение кортизола | Не контролируется |
| Оральные контрацептивы | Повышение связывающего белка | Часто игнорируется |
| Курение за час до теста | Острое повышение | Не всегда спрашивается |
📊 Отсутствие контролируемых исследований эффективности лечения
Критически важно, что не существует рандомизированных контролируемых исследований, демонстрирующих эффективность «протоколов восстановления надпочечников» по сравнению с плацебо. Исследования адаптогенов показывают умеренные эффекты на субъективные показатели стресса, но эти эффекты не специфичны для какой-либо эндокринной дисфункции и не превосходят эффекты других вмешательств (физические упражнения, когнитивно-поведенческая терапия, улучшение сна).
Более того, некоторые рекомендуемые добавки (например, экстракты надпочечников животных) могут содержать активные гормоны и приводить к подавлению собственной функции надпочечников.

Почему надпочечники не могут «устать» от стресса — физиологические механизмы, которые опровергают центральную метафору концепции
Сама метафора «усталости» надпочечников основана на фундаментальном непонимании физиологии эндокринной системы. Надпочечники — это не мышцы, которые могут «устать» от чрезмерной нагрузки. Это железы, производящие гормоны в ответ на сигналы от гипофиза (АКТГ), который, в свою очередь, регулируется гипоталамусом. Подробнее — в разделе Ментальные ошибки.
🧬 Механизм регуляции оси HPA: почему «истощение» не соответствует физиологии
При хроническом стрессе ось HPA не «истощается», а дизрегулируется. Исследования показывают, что длительный стресс может приводить к изменению чувствительности глюкокортикоидных рецепторов, нарушению отрицательной обратной связи и изменению циркадного ритма секреции кортизола.
Однако эти изменения не означают снижения способности надпочечников вырабатывать кортизол в ответ на АКТГ. При проведении теста стимуляции АКТГ у пациентов с «усталостью надпочечников» надпочечники демонстрируют нормальный ответ, что доказывает сохранность их функциональной способности.
Дизрегуляция оси HPA — это нарушение управления на уровне центральной нервной системы, а не первичная недостаточность самих надпочечников. Это ключевое различие, которое игнорируют сторонники концепции «усталости».
🔁 Различие между дизрегуляцией оси HPA и надпочечниковой недостаточностью
Дизрегуляция оси HPA — реальное явление, наблюдаемое при депрессии, ПТСР, синдроме хронической усталости и других состояниях. Но это нарушение регуляции на уровне центральной нервной системы (гипоталамус, гиппокамп, префронтальная кора), а не первичная патология надпочечников.
Паттерны дизрегуляции различны: при депрессии часто наблюдается гиперкортизолемия и нарушение подавления в дексаметазоновом тесте, при ПТСР — иногда гипокортизолемия с повышенной чувствительностью рецепторов. Эти состояния не лечатся «поддержкой надпочечников», а требуют психотерапии, антидепрессантов или других специфических вмешательств.
- Гиперкортизолемия с нарушением отрицательной обратной связи → требует психотерапии, иногда антидепрессантов
- Гипокортизолемия с повышенной чувствительностью рецепторов → требует лечения основного состояния (ПТСР, травма)
- Нарушение циркадного ритма → требует нормализации режима сна, светотерапии
- Изменение чувствительности рецепторов → требует восстановления нормальной регуляции, а не добавок
⚙️ Почему низкий кортизол не равен «усталости надпочечников»
Даже если у пациента обнаруживается кортизол в нижней части референсного диапазона, это не означает патологию. Референсные диапазоны охватывают 95% здоровой популяции, что означает, что 2,5% здоровых людей будут иметь значения ниже нижней границы нормы по статистическим причинам.
Более того, оптимальный уровень кортизола индивидуален и зависит от множества факторов, включая генетические вариации в рецепторах глюкокортикоидов. Низкий-нормальный кортизол может быть адаптивным ответом, а не патологией, особенно у людей с повышенной чувствительностью рецепторов.
| Сценарий | Кортизол | Диагноз | Требуется лечение |
|---|---|---|---|
| Здоровый человек в нижней части нормы | 8–12 нмоль/л (при норме 10–20) | Вариант нормы | Нет |
| Пациент с дизрегуляцией оси HPA | 5–8 нмоль/л | Нарушение регуляции ЦНС | Психотерапия, нормализация режима |
| Первичная надпочечниковая недостаточность | <3 нмоль/л + повышенный АКТГ | Болезнь Аддисона | Заместительная терапия кортизолом |
| «Усталость надпочечников» (диагноз) | Любой уровень | Не существует в медицине | Не требуется (нет болезни) |
Путаница между статистической нормой и патологией — один из главных механизмов, позволяющих коммерческим лабораториям и производителям добавок убеждать пациентов в наличии болезни, которой нет.
Когнитивные искажения и техники убеждения, которые делают миф об «усталости надпочечников» таким убедительным для пациентов
Понимание психологических механизмов, поддерживающих веру в концепцию, критически важно для эффективной коммуникации с пациентами. Люди не глупы, когда верят в «усталость надпочечников» — они реагируют на мощные когнитивные триггеры и эксплуатацию реальных пробелов в медицинской помощи. Подробнее — в разделе Статистика и теория вероятностей.
⚠️ Эффект «медицинского объяснения» для необъяснимых симптомов
Хроническая усталость — это мучительное состояние, которое часто не находит объяснения в рамках стандартного обследования. Пациенты проходят десятки анализов, получают заключение «всё в норме» и остаются без ответа на вопрос «что со мной не так?».
Концепция «усталости надпочечников» предлагает биологическое объяснение, которое валидирует их опыт, снимает вину («это не лень, это гормоны») и предлагает конкретный план действий. Это психологически более комфортно, чем неопределённость или психиатрический диагноз.
Диагноз, даже ошибочный, часто менее травматичен для пациента, чем отсутствие диагноза. Неопределённость порождает тревогу; объяснение — даже неправильное — её снижает.
🧩 Иллюзия контроля через «протоколы восстановления»
Диагноз «усталость надпочечников» сопровождается детальными протоколами лечения: конкретные добавки, изменения диеты, режим дня. Это создаёт иллюзию контроля над состоянием, что особенно привлекательно для людей, чувствующих себя беспомощными перед хронической усталостью.
Даже если протокол неэффективен, сам процесс «делания чего-то» снижает тревогу и может давать временное улучшение через психологические механизмы (плацебо, внимание к себе, структурирование дня).
⚠️ Эксплуатация недоверия к «официальной медицине»
Сторонники концепции часто позиционируют себя как альтернативу «устаревшей» или «игнорирующей пациентов» официальной медицине. Они используют нарратив: «врачи не признают это состояние, потому что не обучены функциональной медицине» или «фармацевтическая индустрия не заинтересована в лечении, только в симптоматической терапии».
Это резонирует с реальным опытом пациентов, которые действительно сталкивались с невнимательностью врачей или недостаточным временем на приёме. Реальная проблема (дефицит качественной медицинской помощи) становится точкой входа для коммерческого мифа.
- Пациент испытывает реальное недовольство медицинской системой
- Альтернативный практик предлагает объяснение: «система вас не слышит»
- Пациент интерпретирует отсутствие признания «усталости надпочечников» как доказательство заговора, а не как отсутствие научных оснований
- Критика концепции воспринимается как часть того же заговора
🧩 Подтверждающее искажение и селективная интерпретация улучшений
Когда пациент начинает «протокол восстановления надпочечников», любое улучшение самочувствия приписывается лечению, а отсутствие улучшения объясняется недостаточной длительностью терапии или «слишком запущенным случаем».
Это классическое подтверждающее искажение: положительные результаты подтверждают теорию, отрицательные игнорируются или реинтерпретируются. Естественные колебания симптомов хронической усталости (которая имеет волнообразное течение) воспринимаются как результат лечения.
Система, которая объясняет успех как подтверждение, а неудачу как недостаточность попыток, становится логически неуязвимой для пациента. Любой исход интерпретируется в пользу гипотезы.
⚠️ Техника «сложного объяснения» для создания видимости научности
Материалы по «усталости надпочечников» часто содержат сложную терминологию (ось HPA, циркадные ритмы, митохондриальная дисфункция), графики уровней кортизола в течение дня и ссылки на реальные исследования стресса. Это создаёт впечатление научной обоснованности, хотя сами исследования не подтверждают существование «усталости надпочечников» как отдельного состояния.
Пациенты без медицинского образования не могут отличить корректное использование научных данных от их искажения. Сложность становится маркером авторитета, а не маркером точности.
- Когнитивное искажение: аргумент от сложности
- Предположение, что сложное объяснение более вероятно верно, чем простое. На самом деле: сложность может быть либо признаком точности, либо инструментом манипуляции. Проверка — не в сложности, а в эмпирической поддержке.
- Где это работает в контексте мифа
- Описание оси HPA и циркадных ритмов — реальная физиология. Но вывод «поэтому надпочечники устают» — логический скачок, который маскируется под научное объяснение.
Протокол проверки: семь вопросов, которые позволяют отличить реальную надпочечниковую патологию от коммерческого мифа за пять минут
Для пациентов и врачей первичного звена критически важен простой алгоритм оценки. Этот протокол не заменяет полноценную консультацию, но выявляет красные флаги псевдодиагностики. Подробнее — в разделе Самотестирование и самооценка.
- Кто поставил диагноз? Если диагноз выставлен врачом без лицензии, нутрициологом, коучем или через онлайн-тест — это маркер коммерческой схемы, а не медицинской оценки.
- Есть ли объективные лабораторные критерии? Реальная надпочечниковая недостаточность (болезнь Аддисона, вторичная гипокортизолемия) подтверждается тестом стимуляции АКТГ или низким кортизолом натощак. «Усталость» диагностируется слюной в домашних условиях.
- Предлагается ли лечение добавками вместо направления к эндокринологу? Если врач сразу рекомендует БАД собственного производства — это конфликт интересов, а не медицина.
- Совпадают ли симптомы с депрессией, гипотиреозом или синдромом хронической усталости? Эти состояния требуют собственной диагностики и лечения, а не переклассификации в «усталость надпочечников».
- Есть ли острое начало или прогрессирующее ухудшение? Реальная надпочечниковая патология часто проявляется резко (криз) или нарастает с гиперпигментацией, гипотензией, электролитными нарушениями.
- Назначены ли стандартные тесты эндокринной функции? АКТГ, кортизол, ДГЭА-С, электролиты, глюкоза натощак — это минимум. Отсутствие этих анализов указывает на отсутствие диагностики.
- Улучшается ли состояние при лечении основного заболевания? Если пациент получает терапию депрессии, гормонозаместительную терапию или лечение аутоиммунного заболевания и симптомы исчезают — диагноз «усталость надпочечников» был ошибкой.
Если на пять и более вопросов ответ указывает на коммерческую схему, пациенту нужна консультация эндокринолога, а не добавки. Если на большинство вопросов ответы соответствуют стандартной медицинской практике — возможна реальная патология, требующая специализированного лечения.
