Qué afirman exactamente los defensores del concepto de «fatiga adrenal» y dónde están los límites de este mito
El concepto de «adrenal fatigue» fue popularizado en 1998 por el quiropráctico estadounidense James Wilson, quien propuso el término para describir una condición en la que las glándulas suprarrenales supuestamente se «agotan» por el estrés crónico y dejan de producir suficiente cortisol. Más información en la sección Detox y limpiezas corporales.
Según esta teoría, la exposición prolongada al estrés psicológico, físico o emocional conduce a una disminución gradual de la función suprarrenal, manifestándose en síntomas inespecíficos: fatiga crónica, dificultades para despertar, antojos de alimentos salados, disminución de la libido, debilitamiento del sistema inmunológico y «niebla mental».
- Etapa 1 (inicial)
- Cortisol y adrenalina elevados en respuesta al estrés.
- Etapa 2 (intermedia)
- Cortisol normal por la mañana, bajo por la noche.
- Etapa 3 (final)
- Cortisol constantemente bajo durante el día.
El diagnóstico generalmente se propone mediante análisis de cortisol en saliva en cuatro momentos del día, un método que no ha sido validado por ninguna asociación de laboratorio importante para el diagnóstico de trastornos endocrinos.
El tratamiento incluye «extractos adrenales», adaptógenos (rhodiola, ashwagandha), altas dosis de vitamina C y B5, cambios en la dieta y «gestión del estrés».
⚠️ En qué se diferencia la «fatiga adrenal» de la insuficiencia suprarrenal real
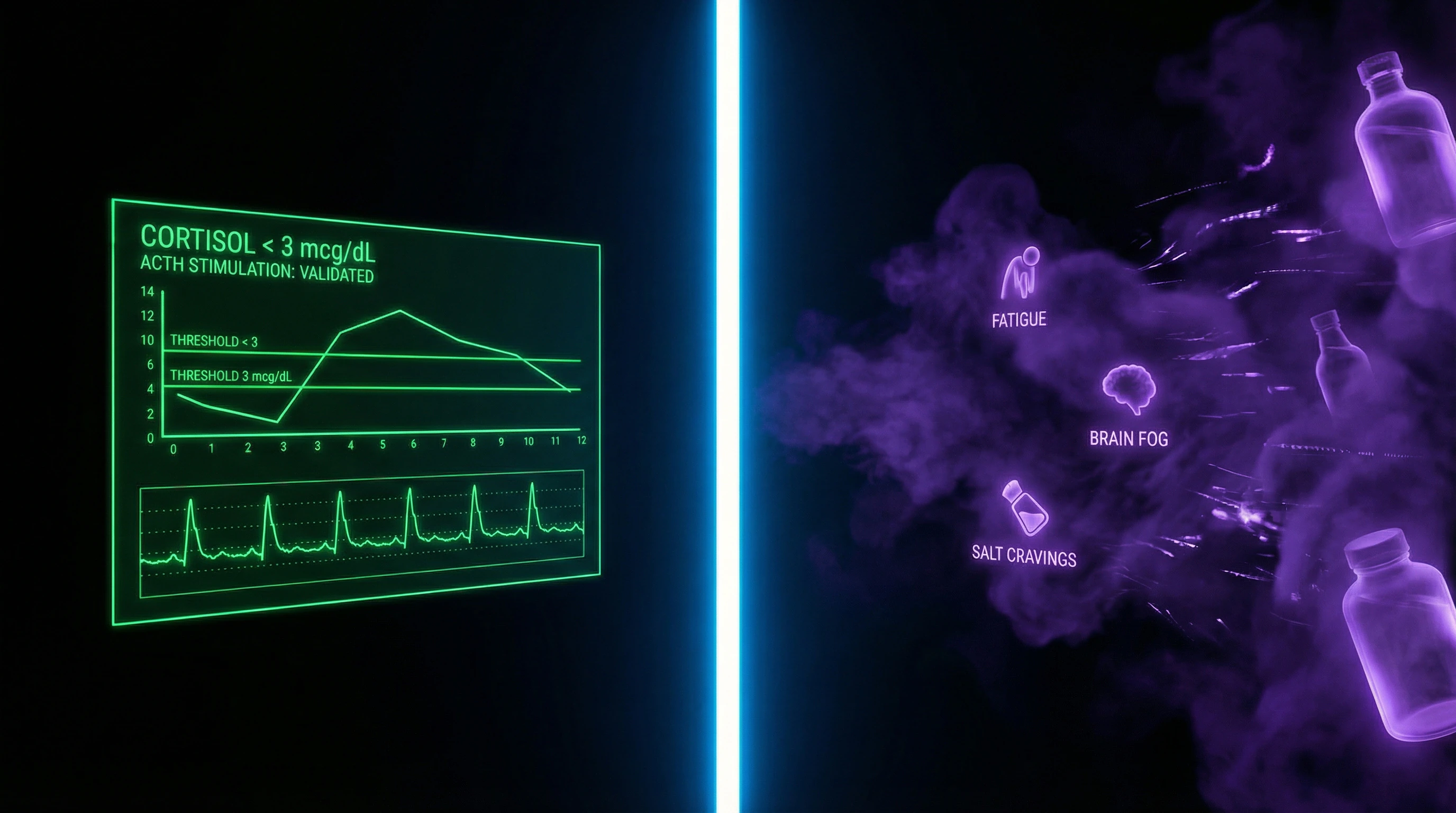
La insuficiencia suprarrenal (enfermedad de Addison en su forma primaria, secundaria cuando afecta a la hipófisis) es un trastorno endocrino grave con criterios diagnósticos claros, confirmado por cortisol basal bajo (generalmente <3 μg/dl por la mañana) y ausencia de respuesta adecuada a la estimulación con ACTH.
Esta condición requiere terapia de reemplazo de por vida con glucocorticoides y mineralocorticoides, sin la cual es posible una crisis addisoniana con desenlace fatal (S001).
La «fatiga adrenal» describe una condición subclínica con niveles de cortisol normales o en el límite de la normalidad, que no cumple los criterios de ninguna enfermedad endocrina reconocida.
🔎 Por qué los límites del concepto son intencionalmente difusos
Los síntomas atribuidos a la «fatiga adrenal» son tan inespecíficos que pueden describir docenas de condiciones diferentes: desde hipotiroidismo y anemia ferropénica hasta síndrome de apnea obstructiva del sueño, depresión, fibromialgia y síndrome de fatiga crónica.
| Insuficiencia real | «Fatiga adrenal» |
|---|---|
| Criterios diagnósticos claros | Síntomas difusos y subjetivos |
| Cortisol bajo (<3 μg/dl) | Niveles normales o límite |
| Condición potencialmente mortal | No reconocida por la comunidad médica |
| Requiere terapia hormonal | Se vende como suplementos y consultas |
Esta ambigüedad diagnóstica no es un error, sino una característica del modelo que permite «diagnosticar» la condición en la audiencia más amplia posible. La ausencia de biomarcadores claros significa que cualquier persona con fatiga puede ser clasificada como «que sufre de fatiga adrenal», lo que crea un enorme mercado para la venta de suplementos y consultas.
Los siete argumentos más convincentes a favor de la existencia de la "fatiga adrenal" — y por qué merecen consideración seria
Antes de analizar la base de evidencia, es necesario presentar los argumentos más sólidos de los defensores del concepto en su mejor formulación. Esto no es un acuerdo con ellos, sino una demostración de honestidad intelectual y una explicación de por qué el concepto resuena entre pacientes y parte de los médicos en ejercicio. Más detalles en la sección La psicosomática lo explica todo.
🧩 Primer argumento: la realidad del estrés crónico y su influencia en el eje hipotálamo-hipófisis-suprarrenales
El estrés crónico realmente afecta la función del eje HPA. La activación prolongada del sistema de estrés conduce a la desregulación del ritmo circadiano del cortisol, cambios en la sensibilidad de los receptores a los glucocorticoides y alteración de la retroalimentación.
En pacientes con trastorno de estrés postraumático, síndrome de fatiga crónica y burnout se encuentran desviaciones en los patrones de secreción de cortisol. Sin embargo, estas desviaciones no corresponden al cuadro clásico de insuficiencia suprarrenal.
🧩 Segundo argumento: insuficiencia de los criterios diagnósticos existentes para estados subclínicos
La endocrinología moderna se enfoca en patologías evidentes con valores umbral claros, ignorando la "zona gris" de disfunciones subclínicas. El cortisol matutino puede estar dentro del rango de referencia (5–25 μg/dl), pero situarse en su parte inferior, lo que teóricamente podría ser insuficiente para una persona específica considerando su carga de estrés.
La prueba de estimulación con ACTH fue desarrollada para detectar insuficiencia evidente, pero puede no captar alteraciones más sutiles de la función de reserva suprarrenal.
🧩 Tercer argumento: mejora subjetiva del estado de los pacientes con los protocolos propuestos
Muchos pacientes reportan una mejora significativa del bienestar tras comenzar la toma de adaptógenos, cambios en la dieta e implementación de prácticas de manejo del estrés. Esto puede explicarse por el efecto placebo, regresión a la media o influencia de cambios concomitantes en el estilo de vida.
Si una persona se siente mejor, esto tiene significado clínico, incluso si el mecanismo de mejora no corresponde a la teoría propuesta.
🧩 Cuarto argumento: limitación de las mediciones puntuales de hormonas para evaluar un sistema dinámico
El eje HPA es un sistema dinámico con ritmos circadianos, secreción pulsátil y complejos bucles de retroalimentación. Una medición puntual de cortisol en sangre proporciona solo una instantánea que puede no reflejar la capacidad funcional del sistema para responder al estrés durante el día.
Múltiples mediciones de cortisol en saliva a lo largo del día teóricamente proporcionan un panorama más completo del estado funcional de las suprarrenales que un análisis de sangre único.
🧩 Quinto argumento: desajuste evolutivo entre el estrés crónico moderno y los mecanismos adaptativos
El sistema de estrés humano evolucionó para responder a amenazas agudas y breves (ataque de un depredador, conflicto con congéneres), no al estrés psicosocial crónico de la vida moderna (inestabilidad financiera, sobrecarga informativa, aislamiento social).
Teóricamente, la activación prolongada de un sistema no diseñado para funcionamiento constante puede conducir a alteraciones funcionales que no encajan en las categorías clásicas de enfermedades endocrinas.
🧩 Sexto argumento: atención insuficiente de la medicina oficial a los trastornos funcionales
Los pacientes con fatiga crónica a menudo se enfrentan a que sus quejas no encuentran explicación en el marco del examen estándar: análisis "normales", sin patologías estructurales detectadas. Se les dice que "todo está bien" o se les deriva al psiquiatra.
- El concepto de "fatiga adrenal" ofrece una explicación biológica de los síntomas
- Proporciona un plan de acción y sensación de control
- Es psicológicamente más aceptable que un diagnóstico de "trastorno somatomorfo" o "todo es de los nervios"
🧩 Séptimo argumento: beneficio potencial de los componentes del tratamiento propuesto independientemente de la teoría
Incluso si la teoría de la "fatiga adrenal" es incorrecta, algunos componentes del tratamiento propuesto pueden ser útiles por otros mecanismos. Adaptógenos como la rhodiola rosea y la ashwagandha tienen base de evidencia para reducir el estrés subjetivo y mejorar las funciones cognitivas, aunque el mecanismo no está relacionado con el "apoyo suprarrenal".
Las recomendaciones para mejorar el sueño, reducir el consumo de cafeína y manejar el estrés son útiles independientemente de la teoría endocrinológica. Esto crea una paradoja: el paciente puede sentir mejora, pero no porque sus suprarrenales se hayan "recuperado".
Qué muestran las revisiones sistemáticas y las posiciones de las sociedades profesionales de endocrinología sobre la existencia de la "fatiga suprarrenal"
Pasando de la versión comercial al análisis crítico, es necesario examinar qué dice la base de evidencia. Más detalles en la sección Terapia de biorresonancia.
📊 Revisión sistemática de 2016: ausencia de evidencia confirmatoria
La revisión sistemática más citada sobre el tema, publicada en BMC Endocrine Disorders en 2016, analizó 58 estudios que investigaban la relación entre fatiga y función suprarrenal. Los autores no encontraron evidencia consistente de que las personas con fatiga crónica presentaran alteraciones específicas de la función suprarrenal que las diferenciaran de grupos control sanos.
Los resultados fueron contradictorios: algunos estudios encontraban cortisol ligeramente reducido, otros elevado, y otros ninguna diferencia. Ningún patrón fue lo suficientemente reproducible como para servir de criterio diagnóstico.
🧾 Posición de la Sociedad de Endocrinología de Estados Unidos: el concepto carece de fundamento científico
La Sociedad de Endocrinología de Estados Unidos (Endocrine Society) declaró oficialmente que la "fatiga suprarrenal" no es una condición médica real. En las guías clínicas para el diagnóstico y tratamiento de la insuficiencia suprarrenal primaria (2016), la sociedad enfatiza que el término confunde a los pacientes y puede llevar a retrasos en el diagnóstico de enfermedades reales.
La Sociedad Europea de Endocrinología y la Sociedad Australiana de Endocrinología mantienen posiciones similares.
Cuando organizaciones profesionales de tres continentes niegan unánimemente la existencia de un diagnóstico, no es coincidencia: es una señal de que el concepto no supera la prueba de reproducibilidad.
🔬 Problema de validación de las pruebas de cortisol en saliva para diagnosticar alteraciones funcionales
Aunque la medición de cortisol en saliva es un método válido para fines de investigación y diagnóstico del síndrome de Cushing (exceso de cortisol), su uso para diagnosticar "fatiga suprarrenal" no está estandarizado. Los rangos de referencia varían considerablemente entre laboratorios, los resultados están influenciados por múltiples factores (hora del día, ingesta de alimentos, estrés del propio proceso de prueba, tabaquismo, anticonceptivos orales), y no existe consenso sobre qué desviaciones de la norma son clínicamente significativas.
Los laboratorios comerciales que ofrecen "paneles suprarrenales" a menudo utilizan rangos de referencia propios no validados.
| Factor que influye en el resultado | Grado de influencia | ¿Se controla en pruebas comerciales? |
|---|---|---|
| Hora del día (ritmo circadiano) | Variación hasta 50% | Raramente |
| Ingesta de alimentos 30 min antes | Puede distorsionar resultado | No siempre se considera |
| Estrés psicológico del procedimiento | Elevación aguda de cortisol | No se controla |
| Anticonceptivos orales | Aumento de proteína transportadora | Frecuentemente ignorado |
| Fumar una hora antes de la prueba | Elevación aguda | No siempre se pregunta |
📊 Ausencia de estudios controlados sobre eficacia del tratamiento
Es críticamente importante que no existen ensayos controlados aleatorizados que demuestren la eficacia de los "protocolos de recuperación suprarrenal" en comparación con placebo. Los estudios sobre adaptógenos muestran efectos moderados en indicadores subjetivos de estrés, pero estos efectos no son específicos de ninguna disfunción endocrina y no superan los efectos de otras intervenciones (ejercicio físico, terapia cognitivo-conductual, mejora del sueño).
Además, algunos suplementos recomendados (por ejemplo, extractos de glándulas suprarrenales animales) pueden contener hormonas activas y provocar supresión de la función suprarrenal propia.

Por qué las glándulas suprarrenales no pueden "agotarse" por el estrés — mecanismos fisiológicos que refutan la metáfora central del concepto
La metáfora del "agotamiento" suprarrenal se basa en una incomprensión fundamental de la fisiología del sistema endocrino. Las glándulas suprarrenales no son músculos que puedan "agotarse" por sobrecarga. Son glándulas que producen hormonas en respuesta a señales de la hipófisis (ACTH), que a su vez está regulada por el hipotálamo. Más información en la sección Sesgos cognitivos.
🧬 Mecanismo de regulación del eje HPA: por qué el "agotamiento" no corresponde a la fisiología
Bajo estrés crónico, el eje HPA no se "agota", sino que se desregula. Los estudios demuestran que el estrés prolongado puede provocar cambios en la sensibilidad de los receptores de glucocorticoides, alteración del feedback negativo y modificación del ritmo circadiano de secreción de cortisol.
Sin embargo, estos cambios no significan una reducción de la capacidad de las suprarrenales para producir cortisol en respuesta a la ACTH. Al realizar la prueba de estimulación con ACTH en pacientes con "fatiga suprarrenal", las glándulas suprarrenales muestran una respuesta normal, lo que demuestra que su capacidad funcional está intacta.
La desregulación del eje HPA es un trastorno del control a nivel del sistema nervioso central, no una insuficiencia primaria de las propias glándulas suprarrenales. Esta es la distinción clave que ignoran los defensores del concepto de "fatiga".
🔁 Diferencia entre desregulación del eje HPA e insuficiencia suprarrenal
La desregulación del eje HPA es un fenómeno real, observado en depresión, TEPT, síndrome de fatiga crónica y otras condiciones. Pero se trata de un trastorno de regulación a nivel del sistema nervioso central (hipotálamo, hipocampo, corteza prefrontal), no una patología primaria de las suprarrenales.
Los patrones de desregulación varían: en la depresión se observa frecuentemente hipercortisolemia y alteración de la supresión en el test de dexametasona; en el TEPT, a veces hipocortisolemia con mayor sensibilidad de los receptores. Estas condiciones no se tratan con "apoyo suprarrenal", sino que requieren psicoterapia, antidepresivos u otras intervenciones específicas.
- Hipercortisolemia con alteración del feedback negativo → requiere psicoterapia, a veces antidepresivos
- Hipocortisolemia con mayor sensibilidad de receptores → requiere tratamiento de la condición subyacente (TEPT, trauma)
- Alteración del ritmo circadiano → requiere normalización del patrón de sueño, fototerapia
- Cambio en la sensibilidad de receptores → requiere restauración de la regulación normal, no suplementos
⚙️ Por qué el cortisol bajo no equivale a "fatiga suprarrenal"
Incluso si un paciente presenta cortisol en el rango inferior del intervalo de referencia, esto no indica patología. Los rangos de referencia abarcan el 95% de la población sana, lo que significa que el 2,5% de las personas sanas tendrán valores por debajo del límite inferior de la normalidad por razones estadísticas.
Además, el nivel óptimo de cortisol es individual y depende de múltiples factores, incluidas variaciones genéticas en los receptores de glucocorticoides. Un cortisol bajo-normal puede ser una respuesta adaptativa, no una patología, especialmente en personas con mayor sensibilidad de receptores.
| Escenario | Cortisol | Diagnóstico | Requiere tratamiento |
|---|---|---|---|
| Persona sana en el rango inferior de normalidad | 8–12 nmol/L (rango normal 10–20) | Variante normal | No |
| Paciente con desregulación del eje HPA | 5–8 nmol/L | Trastorno de regulación del SNC | Psicoterapia, normalización del ritmo |
| Insuficiencia suprarrenal primaria | <3 nmol/L + ACTH elevada | Enfermedad de Addison | Terapia de reemplazo con cortisol |
| "Fatiga suprarrenal" (diagnóstico) | Cualquier nivel | No existe en medicina | No se requiere (no hay enfermedad) |
La confusión entre normalidad estadística y patología es uno de los principales mecanismos que permiten a laboratorios comerciales y fabricantes de suplementos convencer a los pacientes de que tienen una enfermedad inexistente.
Sesgos cognitivos y técnicas de persuasión que hacen que el mito de la "fatiga adrenal" resulte tan convincente para los pacientes
Comprender los mecanismos psicológicos que sostienen la creencia en este concepto es fundamental para una comunicación efectiva con los pacientes. Las personas no son ingenuas cuando creen en la "fatiga adrenal": están respondiendo a poderosos desencadenantes cognitivos y a la explotación de vacíos reales en la atención médica. Más información en la sección Estadística y teoría de probabilidades.
⚠️ El efecto de la "explicación médica" para síntomas inexplicables
La fatiga crónica es una condición angustiante que a menudo no encuentra explicación en los exámenes médicos estándar. Los pacientes se someten a decenas de análisis, reciben el diagnóstico de "todo está normal" y quedan sin respuesta a la pregunta "¿qué me pasa?".
El concepto de "fatiga adrenal" ofrece una explicación biológica que valida su experiencia, elimina la culpa ("no es pereza, son las hormonas") y propone un plan de acción concreto. Esto resulta psicológicamente más reconfortante que la incertidumbre o un diagnóstico psiquiátrico.
Un diagnóstico, incluso erróneo, suele ser menos traumático para el paciente que la ausencia de diagnóstico. La incertidumbre genera ansiedad; una explicación —aunque sea incorrecta— la reduce.
🧩 Ilusión de control mediante "protocolos de recuperación"
El diagnóstico de "fatiga adrenal" viene acompañado de protocolos de tratamiento detallados: suplementos específicos, cambios en la dieta, rutinas diarias. Esto crea una ilusión de control sobre la condición, especialmente atractiva para personas que se sienten impotentes ante la fatiga crónica.
Incluso si el protocolo es ineficaz, el simple proceso de "hacer algo" reduce la ansiedad y puede proporcionar una mejora temporal a través de mecanismos psicológicos (placebo, autocuidado, estructuración del día).
⚠️ Explotación de la desconfianza hacia la "medicina oficial"
Los defensores del concepto suelen posicionarse como alternativa a la medicina oficial "obsoleta" o "que ignora a los pacientes". Utilizan narrativas como: "los médicos no reconocen esta condición porque no están formados en medicina funcional" o "la industria farmacéutica no está interesada en curar, solo en terapias sintomáticas".
Esto resuena con la experiencia real de pacientes que efectivamente han enfrentado falta de atención médica o consultas demasiado breves. Un problema real (déficit de atención médica de calidad) se convierte en el punto de entrada para un mito comercial.
- El paciente experimenta un descontento real con el sistema médico
- El practicante alternativo ofrece una explicación: "el sistema no te escucha"
- El paciente interpreta la falta de reconocimiento de la "fatiga adrenal" como prueba de conspiración, no como ausencia de fundamento científico
- La crítica al concepto se percibe como parte de esa misma conspiración
🧩 Sesgo de confirmación e interpretación selectiva de mejorías
Cuando el paciente inicia un "protocolo de recuperación adrenal", cualquier mejora en su estado se atribuye al tratamiento, mientras que la ausencia de mejora se explica por duración insuficiente de la terapia o por un "caso demasiado avanzado".
Este es el clásico sesgo de confirmación: los resultados positivos confirman la teoría, los negativos se ignoran o reinterpretan. Las fluctuaciones naturales de los síntomas de fatiga crónica (que tiene un curso ondulante) se perciben como resultado del tratamiento.
Un sistema que explica el éxito como confirmación y el fracaso como insuficiencia del intento se vuelve lógicamente invulnerable para el paciente. Cualquier resultado se interpreta a favor de la hipótesis.
⚠️ Técnica de la "explicación compleja" para crear apariencia de cientificidad
Los materiales sobre "fatiga adrenal" suelen contener terminología compleja (eje HPA, ritmos circadianos, disfunción mitocondrial), gráficos de niveles de cortisol a lo largo del día y referencias a estudios reales sobre estrés. Esto crea una impresión de rigor científico, aunque los propios estudios no confirman la existencia de la "fatiga adrenal" como condición independiente.
Los pacientes sin formación médica no pueden distinguir el uso correcto de datos científicos de su distorsión. La complejidad se convierte en marcador de autoridad, no de precisión.
- Sesgo cognitivo: argumento de la complejidad
- Suposición de que una explicación compleja es más probable que sea correcta que una simple. En realidad: la complejidad puede ser tanto signo de precisión como herramienta de manipulación. La verificación no está en la complejidad, sino en el respaldo empírico.
- Cómo funciona en el contexto del mito
- La descripción del eje HPA y los ritmos circadianos es fisiología real. Pero la conclusión "por lo tanto, las glándulas suprarrenales se agotan" es un salto lógico que se disfraza de explicación científica.
Protocolo de verificación: siete preguntas que permiten distinguir una patología suprarrenal real de un mito comercial en cinco minutos
Para pacientes y médicos de atención primaria es fundamental contar con un algoritmo de evaluación simple. Este protocolo no sustituye una consulta completa, pero identifica señales de alerta de pseudodiagnóstico. Más información en la sección Autoevaluación y autodiagnóstico.
- ¿Quién estableció el diagnóstico? Si el diagnóstico fue realizado por alguien sin licencia médica, un nutricionista, un coach o mediante un test online, es indicador de un esquema comercial, no de una evaluación médica.
- ¿Existen criterios de laboratorio objetivos? La insuficiencia suprarrenal real (enfermedad de Addison, hipocortisolemia secundaria) se confirma mediante prueba de estimulación con ACTH o cortisol bajo en ayunas. La "fatiga" se diagnostica con saliva en condiciones domésticas.
- ¿Se propone tratamiento con suplementos en lugar de derivación al endocrinólogo? Si el profesional recomienda directamente suplementos de su propia marca, existe conflicto de intereses, no medicina.
- ¿Coinciden los síntomas con depresión, hipotiroidismo o síndrome de fatiga crónica? Estas condiciones requieren su propio diagnóstico y tratamiento, no una reclasificación como "fatiga suprarrenal".
- ¿Existe un inicio agudo o deterioro progresivo? La patología suprarrenal real suele manifestarse bruscamente (crisis) o evoluciona con hiperpigmentación, hipotensión y alteraciones electrolíticas.
- ¿Se han solicitado pruebas estándar de función endocrina? ACTH, cortisol, DHEA-S, electrolitos, glucosa en ayunas son el mínimo. La ausencia de estos análisis indica falta de diagnóstico.
- ¿Mejora el estado al tratar la enfermedad de base? Si el paciente recibe terapia para depresión, tratamiento hormonal sustitutivo o tratamiento de enfermedad autoinmune y los síntomas desaparecen, el diagnóstico de "fatiga suprarrenal" fue un error.
Si cinco o más respuestas señalan un esquema comercial, el paciente necesita consulta con endocrinólogo, no suplementos. Si la mayoría de respuestas corresponden a práctica médica estándar, puede existir patología real que requiere tratamiento especializado.
