 📡 Terapia de biorresonancia
📡 Terapia de biorresonanciaEvaluación de Tecnologías Sanitarias: Dispositivos y Diagnósticoλ
Metodologías especializadas para la evaluación del valor clínico y económico de dispositivos médicos y tecnologías diagnósticas en decisiones regulatorias y reembolso
Overview
Los dispositivos médicos y diagnósticos requieren métodos de evaluación distintos a los fármacos: innovaciones iterativas, curvas de aprendizaje de operadores, dependencia procedimental y muestras pequeñas crean desafíos metodológicos para revisiones sistemáticas y validación clínica. Los requisitos regulatorios EU MDR/IVDR, la evaluación de tecnologías NICE y las jurisdicciones HTA configuran el panorama de evidencia — 🧩 la eficacia clínica se complementa con análisis farmacoeconómico y demostración de valor real para los sistemas sanitarios.
🛡️
Protocolo Laplace: Los marcos HTA especializados para dispositivos y diagnósticos consideran las características únicas de las tecnologías, garantizando una evaluación adecuada del valor con menores volúmenes de evidencia y desarrollo tecnológico dinámico.
Reference Protocol
Base Científica
Marco basado en evidencia para análisis crítico
Navigation Matrix
Subsecciones
[bioresonance]
Terapia de biorresonancia
Evaluación integral de la terapia de biorresonancia basada en revisiones sistemáticas, estudios clínicos y consenso científico sobre limitaciones metodológicas
Explorar
[fake-diagnostics]
Diagnósticos Falsos
La pseudodiagnóstica son prácticas médicas fraudulentas que utilizan métodos no científicos, procedimientos innecesarios y equipos falsos para explotar a los pacientes y obtener beneficios económicos.
Explorar
Protocol: Evaluation
Ponte a Prueba
Cuestionarios sobre este tema próximamente
Sector L1
Artículos
Materiales de investigación, ensayos y profundizaciones en los mecanismos del pensamiento crítico.
 📡 Terapia de biorresonancia
📡 Terapia de biorresonancia 📡 Terapia de biorresonancia
📡 Terapia de biorresonancia 📡 Terapia de biorresonancia
📡 Terapia de biorresonancia 📡 Terapia de biorresonancia
📡 Terapia de biorresonancia 🔍 Diagnósticos Falsos
🔍 Diagnósticos Falsos 🔍 Diagnósticos Falsos
🔍 Diagnósticos Falsos⚡
Más Información
Especificidad de la ETS para dispositivos médicos: por qué los métodos farmacéuticos no funcionan aquí
La evaluación de tecnologías sanitarias (ETS) para dispositivos y diagnóstico requiere enfoques fundamentalmente diferentes a los de los medicamentos farmacéuticos. Los dispositivos médicos están sujetos a mejoras iterativas, dependen de las habilidades del operador y demuestran un efecto de curva de aprendizaje: factores ausentes en la evaluación de fármacos.
Los organismos reguladores, incluidos los comités del NICE, reconocen explícitamente la necesidad de criterios de evaluación especializados para dispositivos que tengan en cuenta sus características únicas.
Diferencias con la evaluación de tecnologías farmacéuticas
Los marcos tradicionales de ETS, desarrollados para medicamentos, no tienen en cuenta la dependencia procedimental de los dispositivos. El resultado está determinado no solo por la tecnología en sí, sino también por la cualificación del personal médico, lo que crea una variabilidad significativa en los resultados clínicos.
| Parámetro | Medicamentos farmacéuticos | Dispositivos médicos |
|---|---|---|
| Variabilidad de resultados | Mínima (depende del paciente) | Alta (depende del operador y la técnica) |
| Tamaño de muestras en estudios | Grandes, estandarizadas | A menudo menores, heterogéneas |
| Curva de aprendizaje | Ausente | Crítica para la interpretación de datos |
| Mejoras iterativas | Raras en el ciclo de vida | Constantes, requieren reevaluación |
Las revisiones sistemáticas de la literatura para dispositivos se enfrentan a tamaños de muestra menores, heterogeneidad de intervenciones y dependencia de los resultados del operador: problemas no característicos de los estudios farmacéuticos.
- Evaluación económica de dispositivos
- Requiere enfoques específicos: el análisis de impacto presupuestario y la evaluación de coste-efectividad se vuelven críticos para las decisiones de reembolso, y los requisitos de evidencia económica aumentan en diferentes jurisdicciones.
Innovaciones iterativas y curvas de aprendizaje de operadores
Los dispositivos médicos están sujetos a mejoras iterativas constantes durante el ciclo de vida del producto. En el momento en que se completa la evaluación, la tecnología puede haber cambiado ya, lo que crea un problema único para la ETS.
El efecto de la curva de aprendizaje significa que los resultados clínicos mejoran a medida que el personal médico acumula experiencia en el uso del dispositivo, lo que dificulta la interpretación de los datos clínicos tempranos.
- Las metodologías de evaluación adaptativas deben tener en cuenta la evolución de la tecnología y las habilidades de los operadores
- Las innovaciones en atención médica demuestran valor a través de la eficacia clínica, el impacto económico y la efectividad real en la práctica
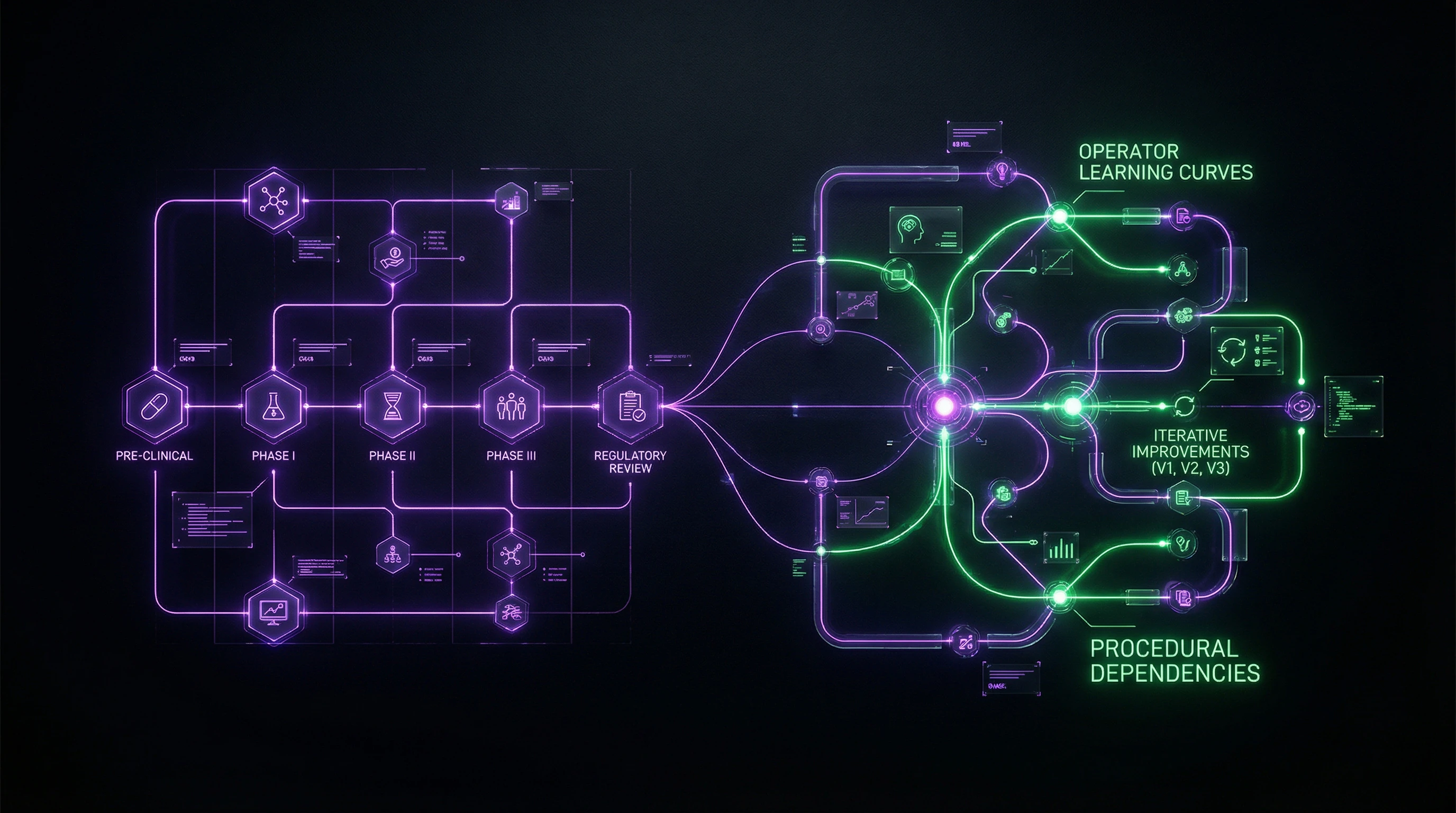
Revisiones sistemáticas de literatura para dispositivos: adaptación de la metodología a la realidad de los datos
Las revisiones sistemáticas para dispositivos médicos y diagnóstico requieren adaptaciones sustanciales de los métodos farmacéuticos. Los principales desafíos: tamaños de muestra pequeños, alta heterogeneidad de las intervenciones, dependencia de los resultados de las habilidades del operador.
Adaptaciones metodológicas para dispositivos y diagnóstico
La validación clínica de dispositivos es un proceso continuo a lo largo de todo el ciclo de vida del producto. La metodología debe tener en cuenta las dependencias procedimentales y los efectos de aprendizaje, que influyen en la interpretación de los datos.
La evaluación del impacto económico se vuelve obligatoria para las modalidades diagnósticas. Las revisiones de literatura deben abarcar no solo la eficacia clínica, sino también el análisis de costes, el impacto presupuestario y la aplicabilidad real.
| Parámetro clave | Farmacéutica | Dispositivos y diagnóstico |
|---|---|---|
| Tamaño de muestra | ECA grandes (cientos–miles) | A menudo pequeños (decenas–cientos) |
| Heterogeneidad | Relativamente controlada | Alta: modelos, técnicas, experiencia del operador |
| Efecto de aprendizaje | Mínimo | Crítico para la interpretación |
| Síntesis económica | Análisis adicional | Integrada en la validación |
Trabajo con datos heterogéneos y muestras pequeñas
Los estudios de dispositivos a menudo tienen tamaños de muestra menores que los ensayos farmacéuticos. Esto crea desafíos estadísticos para el metaanálisis y la síntesis de evidencia.
La dependencia de los resultados del operador añade un nivel adicional de variabilidad. La síntesis cualitativa de evidencia se vuelve crítica cuando el metaanálisis cuantitativo es imposible debido a la alta heterogeneidad.
La heterogeneidad de datos en estudios de dispositivos no es un obstáculo, sino la norma. La metodología debe preverlo, no ignorarlo.
- Aplicar enfoques bayesianos para trabajar con muestras pequeñas
- Utilizar métodos de metaanálisis en red para integrar comparaciones indirectas
- Realizar síntesis cualitativa cuando el análisis cuantitativo es limitado
- Documentar efectos de aprendizaje y dependencias procedimentales
- Estratificar resultados por experiencia del operador y modelo de dispositivo
Validación clínica y requisitos regulatorios: desde EU MDR hasta vigilancia postcomercialización
EU MDR e IVDR reescribieron las reglas del juego para dispositivos médicos y diagnóstico. Los reglamentos establecieron requisitos estrictos de notificación de seguridad ante organismos notificados (Notified Bodies) y crearon un sistema integral de vigilancia.
Obtener la autorización de mercado no es la meta final, sino la línea de salida. Las guías NICE y las evaluaciones HTA influyen sustancialmente en la aplicación práctica de dispositivos en clínica.
Requisitos de EU MDR e IVDR para la base de evidencia
Los reglamentos exigen notificación sistemática de eventos adversos e incidentes de seguridad. La validación clínica ahora no es un evento único, sino un proceso continuo de aseguramiento de calidad, seguridad y eficacia a lo largo de todo el ciclo de vida del producto.
| Requisito | EU MDR | IVDR |
|---|---|---|
| Evidencia clínica | Según clase de riesgo; estudios clínicos para dispositivos de alto riesgo | Evaluación rigurosa de validez analítica y clínica, especialmente para decisiones críticas |
| Clasificación de riesgos | Cuatro clases (I–IV) | Cuatro categorías con requisitos reforzados para diagnóstico |
| Vigilancia postcomercialización | Obligatoria para todas las clases | Obligatoria; registros de práctica real bienvenidos |
Vigilancia postcomercialización y variabilidad de implementación
Tras obtener la autorización de mercado se observa variabilidad significativa en la adopción de tecnologías. Este fenómeno subraya el papel crítico de la vigilancia postcomercialización y la recopilación de datos de práctica real.
- Barreras organizacionales: incompatibilidad con infraestructura existente, requisitos de recapacitación del personal.
- Integración clínica: adaptación del dispositivo a rutas clínicas rutinarias y flujos de trabajo.
- Factores económicos: reembolso de costes, restricciones presupuestarias, análisis de coste-efectividad en condiciones reales.
- Generación de evidencia: recopilación de datos sobre seguridad y eficacia a largo plazo fuera de ensayos controlados.
La adopción temprana de innovaciones médicas enfrenta barreras relacionadas con generación de evidencia, reembolso e integración clínica. Los estudios postcomercialización y registros de práctica real se vuelven críticamente importantes para demostrar seguridad, eficacia y valor económico a largo plazo de dispositivos en entornos clínicos diversos.
La evidencia para implementación en práctica rutinaria requiere considerar factores prácticos que van más allá de ensayos clínicos: barreras organizacionales, capacitación del personal, integración en rutas clínicas existentes.
Evaluación farmacoeconómica de tecnologías diagnósticas: de la eficacia clínica al impacto presupuestario
Modelos de impacto económico para dispositivos diagnósticos
La evaluación de tecnologías sanitarias requiere demostrar un valor que va más allá de la eficacia clínica. Los modelos farmacoeconómicos para dispositivos diagnósticos deben considerar efectos en cascada: cómo los resultados de las pruebas influyen en las decisiones terapéuticas, modifican las trayectorias de tratamiento y previenen complicaciones costosas.
El análisis de impacto económico incluye tres componentes: costes directos de las pruebas, costes indirectos del seguimiento posterior de los pacientes y el ahorro potencial derivado del diagnóstico precoz o la prevención de tratamientos ineficaces.
| Enfoque metodológico | Unidad de efectividad | Aplicación |
|---|---|---|
| Coste-efectividad | Diagnósticos correctos establecidos, resultados prevenidos | Comparación de tecnologías diagnósticas |
| Coste-utilidad | AVAC (años de vida ajustados por calidad) | Evaluación del impacto en la calidad de vida del paciente |
Las revisiones sistemáticas de la literatura establecen la evidencia clínica y económica para dispositivos diagnósticos in vitro. Los requisitos de evaluación de tecnologías sanitarias varían según las jurisdicciones, con un reconocimiento creciente de la necesidad de criterios especializados para dispositivos y diagnóstico.
Análisis de impacto presupuestario y fijación de precios
El análisis de impacto presupuestario complementa el análisis de coste-efectividad desde la perspectiva de la asequibilidad financiera para el sistema sanitario. Evalúa las consecuencias financieras totales de implementar una nueva tecnología diagnóstica en una población determinada durante un horizonte temporal específico.
- Definir los volúmenes de uso de la tecnología en la población objetivo
- Calcular los costes directos por unidad de prueba y los costes indirectos de gestión de resultados
- Evaluar la sustitución de métodos diagnósticos existentes y la liberación de recursos
- Modelar el impacto financiero en el presupuesto del sistema sanitario a 3–5 años
- Vincular los resultados con la evidencia clínica para justificar el posicionamiento de precio
La fijación de precios de dispositivos médicos requiere equilibrar la recuperación de costes de desarrollo, la competitividad en el mercado y la demostración de valor para los pagadores. Sin este equilibrio, la tecnología resulta inaccesible para los pacientes o insostenible económicamente.
La fijación estratégica de precios vincula el modelo financiero con la evidencia clínica, creando una base para las negociaciones con reguladores y sistemas sanitarios.
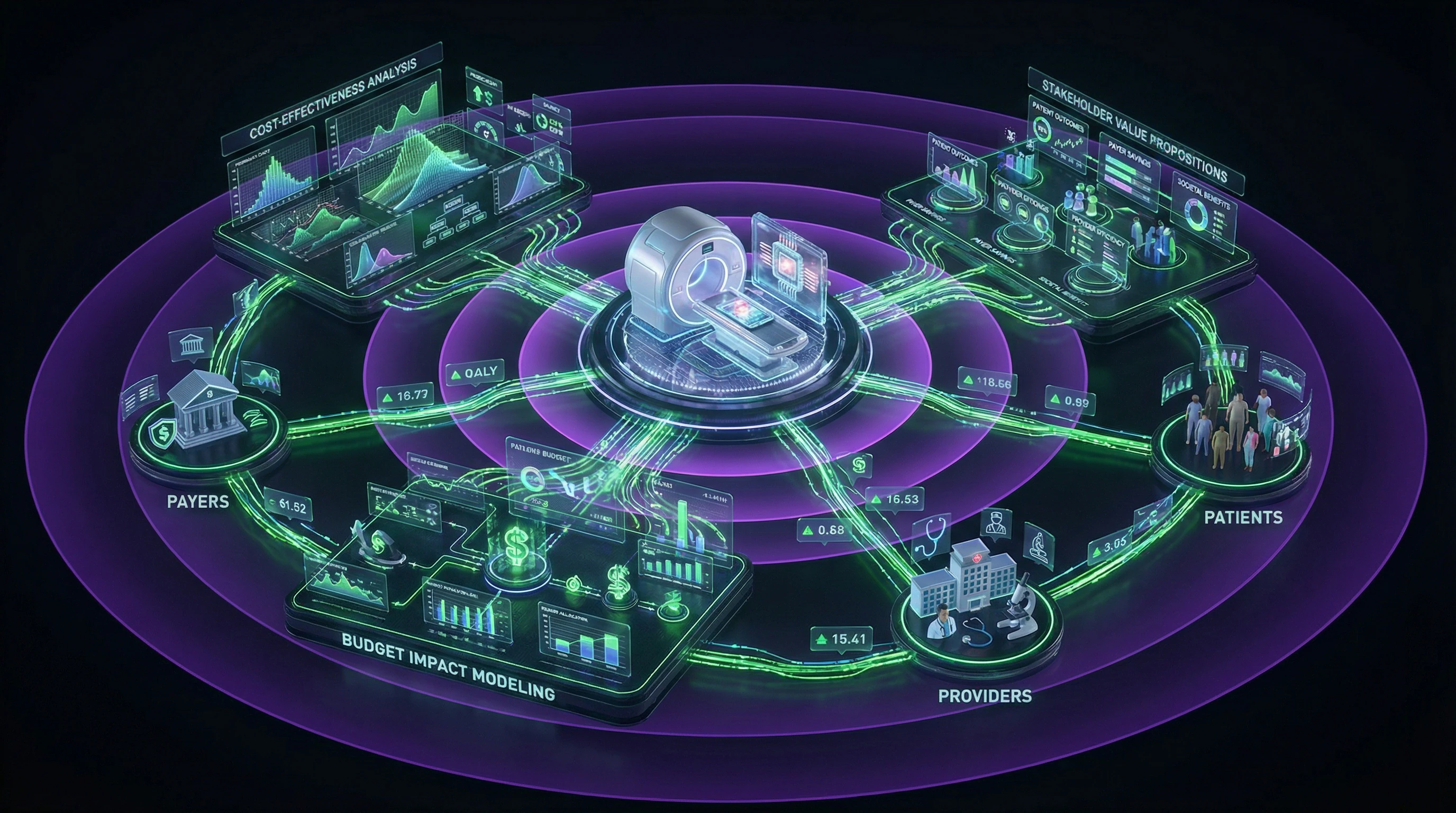
Vías de acceso al mercado y reembolso: navegando el panorama regulatorio
NICE Medical Technologies Guidance y vías especializadas de evaluación
El Comité de Evaluación de Tecnologías Médicas (MTAC) dentro de NICE determina las vías de evaluación apropiadas para dispositivos y diagnósticos. La autorización de comercialización por sí sola no garantiza la implementación — las guías NICE y las evaluaciones HTA influyen sustancialmente en la adopción práctica en el sistema sanitario.
El panorama regulatorio de la UE (MDR e IVDR) ha establecido requisitos de notificación de seguridad ante organismos notificados. Los innovadores deben demostrar valor más allá de la eficacia clínica: impacto económico y efectividad en condiciones reales.
- Iniciar la generación de evidencia en etapas tempranas del desarrollo
- Estudiar los requisitos HTA en los mercados objetivo
- Clarificar los criterios de evaluación específicos por jurisdicción para dispositivos y diagnósticos
- Preparar la justificación económica en paralelo con los datos clínicos
Variabilidad en la implementación tras la aprobación regulatoria
Después de la autorización de comercialización y las recomendaciones positivas de NICE se observa una variabilidad significativa en la adopción de tecnologías. La brecha entre la aprobación regulatoria y el uso clínico generalizado surge debido a barreras en la generación de evidencia, el reembolso y la integración clínica.
La preparación organizacional, la disponibilidad de formación del personal, la compatibilidad con las vías clínicas existentes y las restricciones presupuestarias locales determinan la velocidad y escala de adopción de la innovación, no solo su estatus regulatorio.
La implementación exitosa requiere demostración adicional de valor y apoyo dirigido a nivel de las organizaciones sanitarias. La estrategia debe incluir formación local, adaptación a los flujos de trabajo existentes y justificación transparente de costes para los responsables de la toma de decisiones.
Generación de evidencia en práctica real: de ensayos controlados a uso rutinario
Diseño de estudios para dispositivos médicos y diagnóstico
La validación clínica establece que un dispositivo o herramienta diagnóstica funciona según lo previsto en condiciones clínicas. El diseño de estudios debe considerar mejoras iterativas, curvas de aprendizaje de operadores y dependencia de resultados de factores procedimentales.
Las revisiones sistemáticas para dispositivos se adaptan a tamaños muestrales menores, heterogeneidad de intervenciones y dependencia de resultados del operador. Escenarios diagnósticos complejos —coinfecciones, lesiones multiorgánicas— requieren metagenómica y plataformas multiplex.
- La evidencia para práctica rutinaria debe incluir barreras organizacionales y formación del personal
- La integración en vías clínicas existentes es criterio obligatorio de validación
- Metodologías avanzadas compensan limitaciones de ECA tradicionales
Monitorización de efectividad en práctica clínica rutinaria
Los estudios postcomercialización y registros de práctica real demuestran seguridad, efectividad y valor económico a largo plazo en condiciones clínicas diversas. Los sistemas de monitorización recopilan datos sobre resultados clínicos, patrones de uso, eventos adversos e indicadores económicos.
Los requisitos regulatorios MDR e IVDR crean un marco estructurado para recopilación sistemática de datos sobre seguridad y efectividad en condiciones reales de uso —no es burocracia, sino un mecanismo de retroalimentación para mejora iterativa.
La integración de datos de práctica real con ensayos clínicos tradicionales crea un panorama completo de efectividad y seguridad. El aprendizaje automático e inteligencia artificial identifican patrones no evidentes en condiciones controladas.
| Fuente de evidencia | Ventajas | Limitaciones |
|---|---|---|
| ECA controlados | Alta validez interna, minimización de sesgos | Criterios de inclusión estrictos, condiciones artificiales |
| Registros de práctica real | Representatividad, datos a largo plazo, diversidad de pacientes | Confusión, datos incompletos, sesgo de selección |
| Análisis big data + ML | Identificación de patrones ocultos, escalabilidad | Requiere validación, riesgo de sobreajuste |

Knowledge Access Protocol
FAQ
Preguntas Frecuentes
Los dispositivos médicos requieren enfoques de ETS especializados, diferentes a los farmacéuticos. Las diferencias clave incluyen mejoras iterativas del diseño, dependencia de las habilidades del operador, curvas de aprendizaje y factores procedimentales que no son característicos de los medicamentos. Los métodos estándar de evaluación de fármacos no tienen en cuenta estas particularidades de los dispositivos y el diagnóstico.
Es un proceso metódico de recopilación, evaluación crítica y síntesis de datos clínicos y económicos sobre tecnologías médicas. Las revisiones son necesarias para establecer la base de evidencia para dispositivos IVD y otras tecnologías médicas. La metodología se adapta a la especificidad de los dispositivos y la heterogeneidad de los datos disponibles.
En la UE están vigentes los reglamentos MDR (para dispositivos médicos) e IVDR (para diagnóstico in vitro). Establecen requisitos de notificación de seguridad ante organismos notificados y validación clínica. Estos reglamentos garantizan la vigilancia poscomercialización durante todo el ciclo de vida del producto.
No, la aprobación regulatoria no garantiza el éxito comercial. Tras obtener la autorización y las recomendaciones de NICE se observa una variabilidad significativa en la implementación y difusión de tecnologías. Se requiere demostración adicional de valor, impacto económico y apoyo a la implementación práctica para el éxito real.
La evaluación incluye análisis del impacto económico en el sistema sanitario y del impacto presupuestario. Para tecnologías diagnósticas se construyen modelos especializados que consideran cambios en las rutas clínicas, precisión diagnóstica y decisiones terapéuticas subsiguientes. El análisis de costes y fijación de precios es fundamental para la evaluación de ETS.
Es el proceso de confirmar que el dispositivo funciona según lo previsto en condiciones clínicas. La validación garantiza la calidad, seguridad y eficacia de la tecnología. Es un proceso continuo durante todo el ciclo de vida del producto, especialmente importante para dispositivos que evolucionan iterativamente.
NICE evalúa la propuesta de valor de tecnologías médicas a través del comité especializado MTAC y determina las vías de evaluación. Las recomendaciones de NICE influyen en la implementación de tecnologías en el NHS y sirven de referencia para las adquisiciones. Una opinión positiva de NICE aumenta significativamente las posibilidades de adopción generalizada del dispositivo.
La variabilidad en la implementación está relacionada con barreras en la generación de evidencia, reembolso e integración clínica. Incluso después de la aprobación y recomendaciones positivas se requiere tiempo para la formación del personal, adaptación de procesos y demostración de efectividad real. Los factores y recursos locales también influyen en la velocidad de implementación.
Se requieren diseños de estudios especiales que consideren factores prácticos más allá de los ensayos clínicos. Es necesario monitorizar la efectividad en la práctica rutinaria teniendo en cuenta curvas de aprendizaje, variabilidad de operadores y condiciones de uso. Los registros poscomercialización y estudios observacionales complementan los datos de ECA.
Es un mito: la evaluación económica es fundamental para dispositivos y diagnóstico. Los innovadores deben demostrar valor, no solo eficacia clínica, sino también impacto económico. Los requisitos de ETS crecen en todas las jurisdicciones, y sin justificación farmacoeconómica el reembolso es poco probable.
No, las tecnologías diagnósticas requieren metodologías de evaluación específicas. Es necesario considerar el impacto en las decisiones clínicas, los cambios en las rutas terapéuticas y los efectos en cascada de la precisión diagnóstica. La transferencia directa de métodos de evaluación de medicamentos ignora las características únicas de las tecnologías diagnósticas y conduce a una evaluación incompleta.
IVD (in vitro diagnostic) son dispositivos médicos para analizar muestras de biomaterial (sangre, tejidos, orina) fuera del organismo. Requieren revisiones sistemáticas de la literatura para establecer la base de evidencia clínica y están sujetos al reglamento IVDR en la UE. La evaluación incluye validación analítica y clínica, así como análisis económico.
Las mejoras continuas en el diseño de dispositivos crean un desafío para los métodos HTA tradicionales, diseñados para tecnologías estáticas. Se requieren enfoques adaptativos de evaluación que consideren la evolución del dispositivo y la acumulación de datos. La validación clínica se convierte en un proceso continuo, no en un evento único previo a la comercialización.
Las principales barreras incluyen la falta de base de evidencia en etapas tempranas, incertidumbre sobre el reembolso y complejidades en la integración clínica. Los innovadores tempranos enfrentan requisitos de generación de datos en condiciones de experiencia limitada. Los procesos regulatorios y de HTA a menudo no están adaptados para evaluar tecnologías disruptivas con datos limitados.
La metagenómica representa una solución avanzada para identificar escenarios diagnósticos complejos con múltiples patógenos. La tecnología permite identificar simultáneamente diferentes agentes infecciosos sin hipótesis previas. Para la implementación del diagnóstico metagenómico se requieren nuevas metodologías de evaluación clínica y económica que consideren la complejidad de la interpretación de resultados.
La vigilancia poscomercialización garantiza el monitoreo continuo de la seguridad y eficacia en condiciones reales de uso. Los reglamentos MDR e IVDR exigen informes sistemáticos sobre eventos adversos y problemas de calidad. Esto permite identificar complicaciones raras, evaluar resultados a largo plazo y ajustar las recomendaciones de uso basándose en la experiencia acumulada.
