Infecciones extrahospitalarias: medicina basada en evidencia para la salud poblacionalλ
Revisiones sistemáticas y metaanálisis sobre el tratamiento de la neumonía adquirida en la comunidad, prevención de la fragilidad en personas mayores y comunicación de riesgos en atención sanitaria
Overview
Las infecciones extrahospitalarias y la salud poblacional constituyen un área donde la medicina basada en evidencia se encuentra con la práctica clínica real. Las revisiones sistemáticas demuestran 🧬: las fluoroquinolonas en monoterapia para neumonía extrahospitalaria superan a los esquemas combinados en seguridad, la prevención de fragilidad en personas mayores sigue siendo un desafío con base de evidencia insuficiente (aunque los ejercicios grupales producen un efecto moderado), y la representación numérica de riesgos de efectos adversos resulta significativamente más efectiva que las descripciones verbales para la adherencia al tratamiento.
🛡️
Protocolo Laplace: Las condiciones extrahospitalarias requieren un enfoque individualizado considerando datos poblacionales, comunicación precisa de riesgos y evidencia de alto nivel para optimizar resultados en el contexto de atención primaria.
Reference Protocol
Base Científica
Marco basado en evidencia para análisis crítico
Navigation Matrix
Subsecciones
[gamification]
Gamificación
Análisis sistemático de la aplicación de elementos lúdicos en sanidad y educación con evaluación de eficacia basada en metaanálisis
Explorar
[monetization]
Monetización
Análisis integral de métodos para extraer valor de la propiedad intelectual, desarrollos científicos y plataformas digitales basado en enfoques fundamentados en evidencia
Explorar
[qa-moderation]
Moderación y control de calidad
Metodología de evaluación de la fiabilidad, reproducibilidad y rigor científico de investigaciones mediante protocolos estandarizados de verificación y validación de resultados
Explorar
[resources]
Recursos para revisiones sistemáticas
Análisis crítico de motores de búsqueda académicos, bases de datos y herramientas metodológicas para realizar revisiones sistemáticas con alto nivel de reproducibilidad y minimización de sesgos sistemáticos
Explorar
[self-tests]
Autoevaluación y Autodiagnóstico
Un enfoque sistemático para evaluar conocimientos, habilidades y competencias mediante herramientas de autodiagnóstico validadas, basadas en principios de metaanálisis y metodología de investigación rigurosa
Explorar
Protocol: Evaluation
Ponte a Prueba
⚡
Más Información
Fluoroquinolonas frente a combinaciones: qué muestran los metaanálisis de neumonía adquirida en la comunidad
La neumonía adquirida en la comunidad es la principal causa de hospitalización en países desarrollados. La elección del antibiótico determina el resultado, pero la práctica a menudo se adelanta a la evidencia.
Una revisión sistemática de ensayos controlados aleatorizados mostró: la monoterapia con fluoroquinolonas no es inferior a la combinación de β-lactámicos con macrólidos en términos de resultados clínicos. Esto cuestiona la prescripción rutinaria de esquemas de dos componentes a todos los pacientes.
Eficacia clínica: cifras frente a práctica
El metaanálisis reveló una ventaja estadísticamente significativa de las fluoroquinolonas: el riesgo relativo de fracaso clínico fue de 0.72 (IC 95%) — una reducción del 28% en tratamiento ineficaz frente a la terapia combinada.
| Indicador | Fluoroquinolonas | β-lactámico + macrólido | Ventaja |
|---|---|---|---|
| Fracaso clínico (RR) | 0.72 | 1.0 (referencia) | −28% |
| Interrupción por efectos adversos (RR) | 0.65 | 1.0 (referencia) | −35% |
| Diarrea (RR) | 0.13 | 1.0 (referencia) | −87% |
La reducción del 87% en diarrea es crítica para pacientes ambulatorios — no es solo comodidad, sino un factor que determina la adherencia al tratamiento y el retorno al trabajo.
Cuándo la combinación sigue siendo necesaria
Los macrólidos añadidos a β-lactámicos conservan su valor en neumonía adquirida en la comunidad grave con terapia intensiva. Para cuadros leves y moderados, la monoterapia con fluoroquinolonas es el equilibrio óptimo entre eficacia, seguridad y conveniencia.
Sin embargo, hay un inconveniente: el uso generalizado de fluoroquinolonas acelera el desarrollo de resistencia a nivel poblacional. Este es un coste ecológico a largo plazo que paga el sistema sanitario, no el paciente individual.
Adherencia como mecanismo de éxito
La simplificación del régimen (un fármaco en lugar de dos) reduce errores de administración y aumenta el cumplimiento. Menos efectos adversos — menos razones para abandonar el tratamiento prematuramente.
- Monoterapia con fluoroquinolonas
- Un fármaco, un régimen de dosificación, mínimos trastornos gastrointestinales. Para pacientes trabajadores y personas mayores, la diarrea puede llevar a deshidratación y alteraciones electrolíticas — no es un detalle menor.
- Terapia combinada
- Dos fármacos, mayor riesgo de efectos adversos, régimen más complejo. Justificada en cuadros graves, pero no en moderados.
Prevención de la fragilidad geriátrica: brecha entre teoría y evidencia
La fragilidad geriátrica es un síndrome de mayor vulnerabilidad a factores estresantes, asociado con resultados adversos de salud en personas mayores. Una revisión sistemática de la Colaboración Cochrane identificó un déficit crítico de evidencia de calidad sobre la efectividad de intervenciones preventivas.
De los estudios analizados, solo una pequeña parte cumplió con criterios metodológicos rigurosos, y el tamaño total de la muestra fue de apenas 506 participantes, insuficiente para formular recomendaciones clínicas confiables.
Ejercicio físico: resultados contradictorios en pruebas funcionales
El ejercicio físico grupal demostró resultados paradójicos según el método de evaluación del estado funcional. La diferencia de medias estandarizada para la autoevaluación del funcionamiento fue de 0.19 (IC 95%), sin alcanzar significación estadística ni relevancia clínica.
Sin embargo, las pruebas objetivas de rendimiento físico mostraron un efecto positivo moderado con DME = 0.37, lo que indica mejora en parámetros medibles sin percepción subjetiva de cambios por parte de los pacientes.
- Evaluación subjetiva de pacientes: sin mejora significativa en calidad de vida
- Indicadores objetivos: mejora moderada del rendimiento físico
- Cuestión de significación clínica: ¿es suficiente la mejora en pruebas sin percepción subjetiva?
La discrepancia entre indicadores objetivos y subjetivos plantea una cuestión fundamental: ¿es suficiente la mejora en resultados de pruebas funcionales si los propios pacientes no perciben aumento en su calidad de vida?
Las posibles explicaciones incluyen sensibilidad insuficiente de los cuestionarios de autoevaluación, expectativas elevadas de los participantes o un tamaño del efecto realmente pequeño que no alcanza el umbral de percepción subjetiva.
Limitaciones metodológicas y direcciones de investigación futura
La base de evidencia actual se caracteriza por tamaños de muestra pequeños, espectro limitado de intervenciones estudiadas y calidad insuficiente del diseño de los estudios. La mayoría de los trabajos se enfocaron en componentes aislados —solo ejercicio físico— ignorando la naturaleza multifactorial de la fragilidad geriátrica.
La fragilidad geriátrica incluye aspectos nutricionales, cognitivos, sociales y médicos. El estudio de componentes aislados no refleja la complejidad real del síndrome y no permite desarrollar programas preventivos eficaces.
Para formular programas preventivos efectivos se requieren estudios controlados aleatorizados a gran escala de intervenciones complejas, diseñados considerando la fisiopatología de la fragilidad y los factores de riesgo individuales.
Números frente a palabras: cómo el formato de la información determina las decisiones médicas
La forma de presentar información sobre riesgos influye críticamente en la comprensión de los pacientes y sus decisiones sobre el tratamiento. Una revisión sistemática de 25 estudios demostró la superioridad del formato numérico sobre los descriptores verbales al comunicar probabilidades de eventos adversos.
Cuando los profesionales sanitarios utilizaban términos como «frecuente», «raro» o «inusual», los pacientes sobreestimaban sistemáticamente los riesgos reales, interpretándolos en un rango del 3–54% en lugar del 2–20% real cuando se presentaban numéricamente.
Distorsión sistemática de la percepción de descriptores verbales
Las descripciones verbales de riesgos crean una incertidumbre cognitiva que cada paciente completa con sus propias interpretaciones, basadas en experiencia personal, ansiedad y contexto cultural.
La presentación numérica de la información aumentaba la satisfacción de los pacientes en 0,48 desviaciones estándar en comparación con el formato verbal. Esta mejora se traducía en mayor adherencia a la terapia prescrita independientemente del nivel de riesgo.
La ventaja del formato numérico se mantenía en todo el espectro de probabilidades, desde eventos adversos raros hasta frecuentes. Esto indica la universalidad de la recomendación de presentar cuantitativamente los riesgos en materiales informativos para pacientes, consentimientos informados y consultas.
Recomendaciones prácticas para la comunicación médica
Los resultados de la revisión sistemática tienen implicaciones prácticas directas para el desarrollo de materiales informativos y la formación de profesionales sanitarios en habilidades comunicativas.
- En lugar de frases como «los efectos secundarios son raros», indicar «los efectos secundarios ocurren en 2 de cada 100 pacientes» o «la probabilidad es del 2%».
- Al discutir riesgos graves, la sobreestimación de la probabilidad puede llevar al rechazo de un tratamiento eficaz; la subestimación, a la aceptación injustificada del peligro.
- Implementar formatos numéricos estandarizados en la práctica clínica mediante cambios sistémicos en la educación médica y requisitos regulatorios.
Los datos numéricos permiten a los pacientes realizar una comparación más precisa de riesgos y beneficios, lo cual es la base de una decisión médica informada.
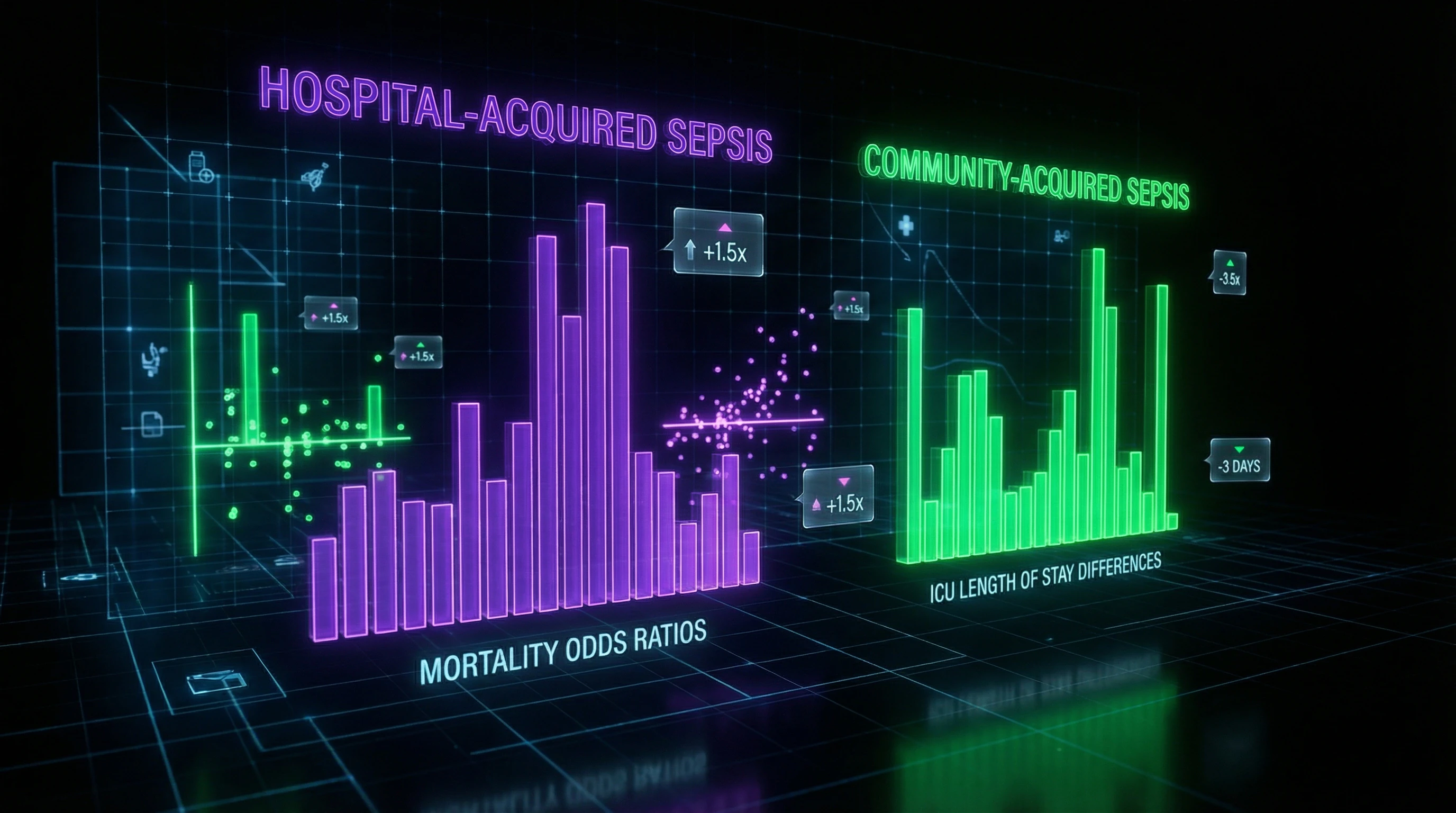
Sepsis intrahospitalario vs extrahospitalario: cifras que cambian los protocolos
Una revisión sistemática de 72 estudios con más de 1 millón de pacientes reveló diferencias dramáticas en los resultados entre sepsis hospitalaria y extrahospitalaria. Los pacientes con sepsis intrahospitalaria muestran una mortalidad un 57% más alta (OR = 0.43, IC 95% 0.37–0.50).
La duración de la estancia en la unidad de cuidados intensivos en pacientes hospitalarios supera los indicadores de sepsis extrahospitalaria en un promedio de 2.9 días, lo que refleja un curso más grave y complejidades terapéuticas.
Las diferencias en mortalidad persisten independientemente de la región geográfica y la metodología de los estudios, lo que indica diferencias fundamentales en la patogénesis y resistencia de los patógenos, no artefactos de diseño.
Diferencias en resultados y mortalidad entre tipos de sepsis
La sepsis intrahospitalaria se asocia con mayor frecuencia a patógenos multirresistentes, lo que requiere terapia empírica con carbapenémicos o esquemas combinados. Los casos extrahospitalarios suelen responder a β-lactámicos estándar.
Críticamente importante: el retraso en la antibioticoterapia adecuada en sepsis hospitalaria aumenta la mortalidad un 7.6% por cada hora, mientras que en la extrahospitalaria un 3.2%.
| Parámetro | Sepsis intrahospitalaria | Sepsis extrahospitalaria |
|---|---|---|
| Mortalidad (relativa) | 57% más alta | Nivel basal |
| Patógenos | Multirresistentes | Sensibles a β-lactámicos estándar |
| Incremento de mortalidad por hora de retraso ATB | +7.6% | +3.2% |
| Duración media en UCI | 2.9 días más | Nivel basal |
Carga económica y consecuencias sistémicas
El coste medio del tratamiento de un caso de sepsis intrahospitalaria supera al extrahospitalario en 18.000€–24.000€ en sistemas de países desarrollados. Esto se relaciona con la duración de la hospitalización, el uso de antibióticos de reserva y la frecuencia de soporte orgánico.
Prevenir el 10% de los casos de sepsis hospitalaria mediante la mejora del control de infecciones podría salvar hasta 50.000 vidas anualmente en Estados Unidos y Europa juntos.
- Programas de administración antimicrobiana
- Control de prescripciones, desescalada cuando sea posible: reducen la selección de cepas resistentes y los costes de fármacos de reserva.
- Protocolos de detección temprana de infecciones nosocomiales
- Monitorización de marcadores, cultivos, signos clínicos: reducen el tiempo hasta la terapia adecuada, crítico en sepsis hospitalaria.
- Sistemas de control de infecciones
- Higiene de manos, aislamiento, desinfección de equipos: previenen la transmisión de patógenos multirresistentes entre pacientes.
- Algoritmos diferenciados de terapia empírica
- Según el origen y la epidemiología local: equilibran entre amplio espectro y minimización de resistencias.
Vitaminas del grupo B y salud cognitiva: cuando la asociación no implica causalidad
Una revisión sistemática de 43 estudios con 96.752 personas mayores reveló una paradoja: los estudios transversales mostraban asociaciones estadísticamente significativas entre niveles bajos de B12 y folato con deterioro cognitivo.
Los estudios de cohortes prospectivos con seguimiento de 2–10 años no confirmaron esta relación. El análisis de sensibilidad, excluyendo estudios de baja calidad, eliminó completamente las asociaciones observadas.
La discrepancia entre datos transversales y prospectivos se explica por causalidad inversa: el deterioro cognitivo conduce a un empeoramiento de la alimentación y reducción de niveles vitamínicos, no al revés.
Estudios de intervención: ausencia de efecto
Los suplementos de vitaminas del grupo B (0,4–2,5 mg de B12, 0,8–5 mg de folato diarios) no mostraron mejora de las funciones cognitivas en personas mayores sin déficit inicial durante 6–24 meses de seguimiento.
Incluso en subgrupos con niveles elevados de homocisteína (marcador de déficit de vitaminas B), los suplementos no ralentizaron el deterioro cognitivo, refutando la hipótesis de la homocisteína en la neurodegeneración.
| Tipo de estudio | Resultado | Interpretación |
|---|---|---|
| Transversales | Asociación detectada | No demuestra causalidad |
| Cohortes prospectivos | Asociación ausente | Causalidad inversa probable |
| Intervención | Efecto no encontrado | Las vitaminas no protegen el cerebro |
Cuándo son realmente necesarias las vitaminas B
La única indicación fundamentada sigue siendo la corrección de déficit de B12 clínicamente confirmado (nivel <200 pg/ml) en casos de anemia megaloblástica o síntomas neurológicos, pero no para prevención de demencia.
Las recomendaciones populares sobre tomar vitaminas B para la «salud cerebral» carecen de base científica para la población general de personas mayores. La continua comercialización de suplementos «neuroprotectores» representa un ejemplo de medicalización sin fundamento científico.
Salud de las poblaciones rurales: brechas invisibles en la atención pediátrica
Una revisión sistemática de 26 estudios de 8 países identificó un déficit crítico en la base de evidencia sobre el manejo de enfermedades crónicas en niños de comunidades rurales. Solo 4 estudios (15%) fueron ensayos controlados aleatorizados; el resto presentaban diseños observacionales con alto riesgo de sesgos sistemáticos.
Las condiciones más estudiadas fueron asma (n=8) y diabetes tipo 1 (n=6). Epilepsia, enfermedades inflamatorias intestinales y condiciones reumatológicas están prácticamente ausentes en la literatura sobre atención sanitaria rural.
La ausencia de investigación sobre enfermedades crónicas raras en regiones rurales significa que los médicos trabajan sin datos locales sobre prevalencia, evolución y eficacia del tratamiento, viéndose obligados a extrapolar protocolos urbanos a un contexto fundamentalmente diferente.
Enfermedades crónicas pediátricas en contexto rural
La síntesis cualitativa identificó tres barreras principales: distancia geográfica a la atención especializada (distancia media >150 km), déficit de especialistas pediátricos (densidad 4.2 veces menor que en ciudades) y fragmentación de la documentación médica entre atención primaria y especializada.
Las consultas de telemedicina para niños con asma mejoraron el control de síntomas (SMD = 0.34, IC 95% 0.12–0.56), pero el efecto fue menos pronunciado que en poblaciones urbanas, indicando factores socioeconómicos adicionales.
| Barrera | Parámetro | Mecanismo de influencia |
|---|---|---|
| Distancia geográfica | Distancia media >150 km | Retraso diagnóstico, discontinuidad del tratamiento |
| Déficit de personal | Densidad 4.2 veces menor que nivel urbano | Ausencia de atención especializada local |
| Fragmentación de datos | Dispersión entre niveles asistenciales | Duplicación de pruebas, pérdida de información |
| Factores socioeconómicos | Reducción del efecto de telemedicina | Imposibilidad de implementar recomendaciones |
Brechas en la base de evidencia y direcciones de investigación
Los estudios existentes adolecen de una ausencia sistemática de resultados a largo plazo (periodo medio de seguimiento 8.3 meses) y evaluaciones económicas de las intervenciones. Ninguno evaluó el impacto en la calidad de vida familiar en su conjunto, aunque el manejo de una enfermedad crónica infantil en aislamiento geográfico requiere importantes inversiones de tiempo y recursos económicos por parte de los padres.
Cuando un estudio no mide la carga familiar, omite el principal mecanismo de abandono del tratamiento en entornos rurales: no la falta de información, sino la falta de recursos para implementarla.
Direcciones prioritarias para futuras investigaciones:
- Desarrollo y validación de modelos de atención compartida entre médicos de familia y especialistas pediátricos
- Evaluación de la efectividad de clínicas especializadas móviles
- Estudio del papel de las enfermeras escolares en el monitoreo de condiciones crónicas
- Creación de sistemas electrónicos integrados para coordinación asistencial

Knowledge Access Protocol
FAQ
Preguntas Frecuentes
Las fluoroquinolonas en monoterapia no son inferiores a la combinación de β-lactámicos con macrólidos. Los estudios muestran menos fracasos terapéuticos (RR=0.72) y efectos adversos con fluoroquinolonas, especialmente menos diarrea (RR=0.13). Los macrólidos solo están justificados en casos graves de neumonía (S2).
Los programas grupales de ejercicio físico mejoran indicadores objetivos (SMD=0.37), pero no influyen en la autopercepción funcional. La evidencia actual es insuficiente para recomendaciones definitivas debido a muestras pequeñas (n=506) y calidad limitada de los estudios. Se necesitan intervenciones multifactoriales integrales (S3).
La representación numérica de riesgos es más eficaz que la verbal para la toma de decisiones. Los números aumentan la adherencia terapéutica y ayudan a los pacientes a evaluar con mayor precisión la probabilidad de complicaciones. El enfoque combinado con visualización de datos muestra mejores resultados (S3).
La sepsis nosocomial se caracteriza por mayor mortalidad y peores desenlaces comparada con la comunitaria. Las diferencias se relacionan con la resistencia de los patógenos y la gravedad del estado de los pacientes. La carga económica de la sepsis nosocomial es significativamente mayor (S4).
No, las vitaminas B12, B6 y folatos no son un medio probado de prevención del deterioro cognitivo. Los estudios prospectivos no han identificado efecto protector sobre la memoria y el pensamiento. Es un mito extendido no respaldado por datos de calidad (S5).
Las enfermedades crónicas pediátricas en zonas rurales están insuficientemente estudiadas. Existen lagunas significativas en la base de evidencia sobre prevalencia y características clínicas. Se necesitan investigaciones específicas para esta población (S6).
La adición de macrólidos solo está justificada en casos graves de neumonía adquirida en la comunidad. En casos leves y moderados, la monoterapia con fluoroquinolonas muestra eficacia comparable con menos efectos adversos. La terapia combinada aumenta el riesgo de diarrea 7.7 veces (S2).
No, en neumonía las fluoroquinolonas causan menos interrupciones del tratamiento (RR=0.65) y provocan diarrea con menor frecuencia. Sin embargo, existe preocupación fundamentada sobre el desarrollo de resistencia antibiótica con uso amplio. La elección del fármaco debe considerar la epidemiología local (S2).
Los programas grupales de actividad física mejoran pruebas objetivas de rendimiento, pero el efecto sobre la actividad cotidiana es ambiguo. El régimen óptimo de entrenamiento para prevenir la fragilidad aún no está determinado. Se recomienda un enfoque individualizado según el estado inicial (S3).
La información numérica sobre riesgos aumenta la precisión de la percepción y mejora la adherencia terapéutica. Los pacientes que reciben porcentajes concretos de probabilidad toman decisiones más fundamentadas. Las descripciones verbales («raro», «frecuente») se interpretan subjetivamente y son menos eficaces (S3).
Las cepas hospitalarias presentan resistencia múltiple a antibióticos, lo que dificulta el tratamiento. Los pacientes con sepsis intrahospitalaria tienen mayor gravedad inicial y enfermedades concomitantes. La mortalidad y el coste del tratamiento son sustancialmente superiores en comparación con las infecciones extrahospitalarias (S4).
No existen pruebas concluyentes de que los suplementos de vitaminas del grupo B mejoren las funciones cognitivas en personas sanas. Incluso en casos de déficit, el efecto sobre la memoria no ha sido confirmado por estudios amplios. Corregir la deficiencia es importante, pero no garantiza neuroprotección (S5).
La base de evidencia sobre enfermedades crónicas pediátricas en regiones rurales es extremadamente limitada. No existen datos de calidad sobre prevalencia, evolución y eficacia de las intervenciones. Se trata de una laguna crítica que requiere atención urgente por parte de los investigadores (S6).
Las principales limitaciones están relacionadas con el riesgo de desarrollo de resistencias y la intolerancia individual. En regiones con alta resistencia de los patógenos se prefiere la terapia combinada. La decisión se toma en función de los datos locales de sensibilidad de los microorganismos (S2).
No, aún no se ha desarrollado un programa universal de prevención de la fragilidad. Las investigaciones actuales se centran predominantemente en el ejercicio físico, ignorando aspectos nutricionales, sociales y cognitivos. Es necesario un enfoque multidominio con una base de evidencia sólida (S3).
Sí, el formato de presentación de los riesgos influye sustancialmente en las decisiones sobre intervenciones quirúrgicas. Los datos numéricos con visualización ayudan a los pacientes a evaluar de forma más realista la relación beneficio-riesgo. Las descripciones verbales suelen conducir a una percepción distorsionada de las probabilidades (S3).
