Was ist anthroposophische Medizin nach Steiner — und warum ist sie im wissenschaftlichen Paradigma so schwer zu definieren
Anthroposophische Medizin (AM) ist ein Behandlungssystem, das auf der Philosophie des österreichischen Mystikers Rudolf Steiner (1861–1925) basiert. Anfang des 20. Jahrhunderts entwickelte er die Lehre der „Anthroposophie" — „Weisheit vom Menschen", die eine Synthese aus Wissenschaft, Kunst und spiritueller Erkenntnis beansprucht. Mehr dazu im Abschnitt Bioresonanztherapie.
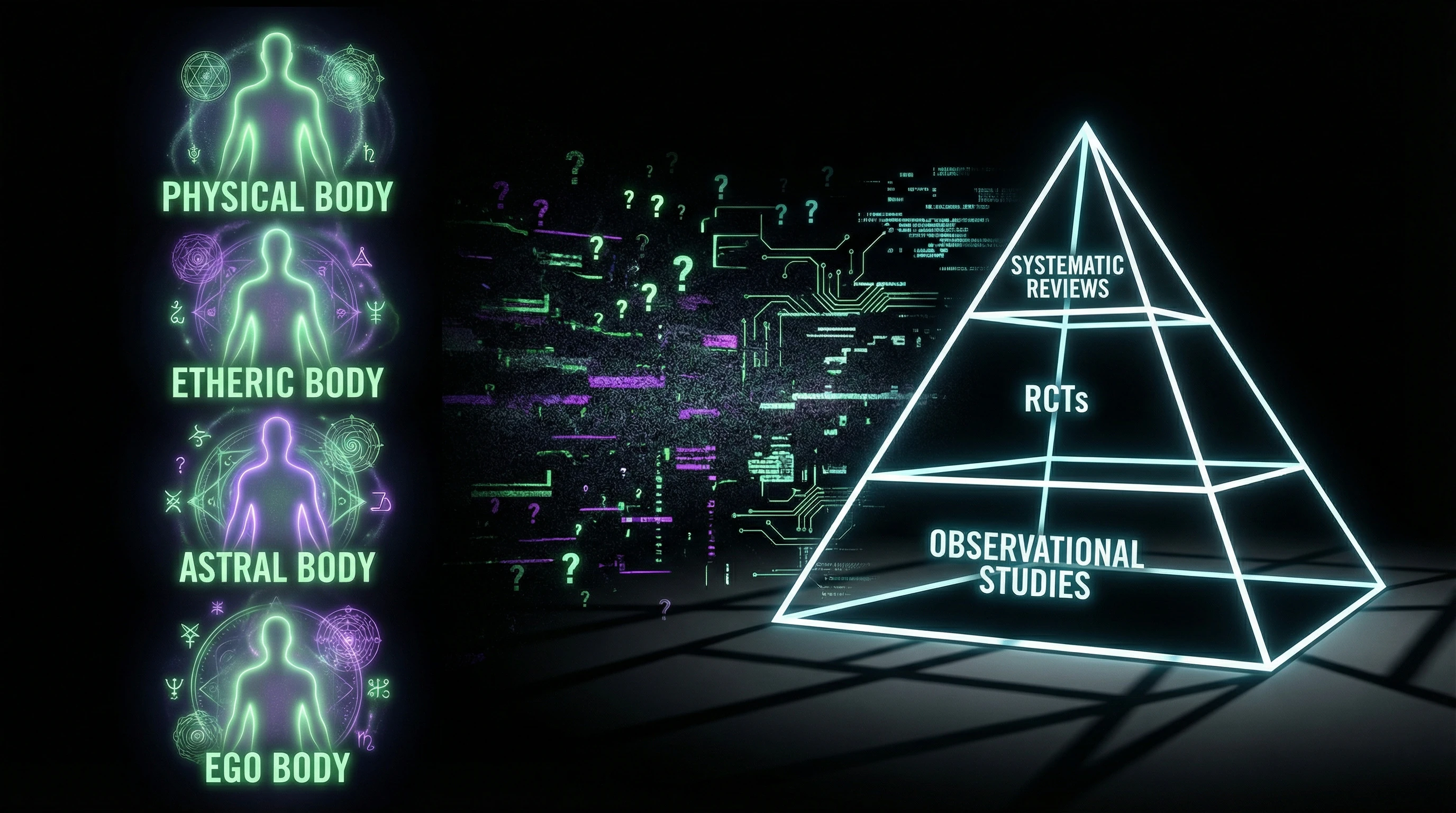
Steiner behauptete, der Mensch bestehe aus vier „Leibern": dem physischen, ätherischen (Lebensleib), astralischen (Empfindungsleib) und dem „Ich" (spiritueller Kern), und dass Krankheiten aus einem Ungleichgewicht zwischen diesen Ebenen entstehen (S001). AM-Ärzte werden sowohl in konventioneller Medizin als auch in anthroposophischen Methoden ausgebildet.
- Spezifische Präparate
- Iscador — Mistelextrakt für die Onkologie (S005)
- Praktiken und Methoden
- Rhythmische Therapie, Eurythmie (eine tanzähnliche Bewegungsform), „spirituelle Diagnostik" (S001)
🧩 Das Operationalisierungsproblem: Wie misst man den „Ätherleib" in einer randomisierten kontrollierten Studie
Die zentrale Schwierigkeit bei der Bewertung der AM liegt darin, dass ihre theoretische Basis sich empirischer Überprüfung entzieht. Begriffe wie „Ätherleib" und „Astralleib" haben keine physiologischen Korrelate, die mit objektiven Methoden messbar wären.
Zeigt eine Studie keine Wirkung, können AM-Befürworter behaupten, man habe „die spirituellen Aspekte falsch gemessen", zeigt sie eine Wirkung — bestätige dies Steiners Theorie, obwohl der Wirkmechanismus unklar bleibt. Dies ist eine klassische methodologische Falle.
Ein systematisches Review von 2023 zur Wirksamkeit der AM bei chronischen Schmerzen identifizierte strukturelle Probleme in der Evidenzbasis (S001):
- Drei randomisierte kontrollierte Studien (RCTs)
- Zwei nicht-randomisierte kontrollierte Studien
- Zwei Vorher-Nachher-Studien ohne Kontrollgruppe
⚠️ Anwendungsgrenzen: Von chronischen Schmerzen bis Depression — wo sich AM als Alternative positioniert
AM wird für ein breites Spektrum von Zuständen angewendet: chronische Schmerzsyndrome (Fibromyalgie, Rückenschmerzen, Migräne), Depression, Angststörungen, onkologische Erkrankungen, Asthma und Allergien (S001).
| Indikator | Wert |
|---|---|
| Prävalenz chronischer Schmerzen in der EU | 27% |
| Prävalenz in Großbritannien | 43% |
| Prävalenz in den USA | 20% |
| Wirtschaftliche Belastung in den USA (jährlich) | ~$560 Mrd. |
In diesem Kontext positioniert sich AM als „umfassender multidisziplinärer Ansatz", der angeblich die begrenzte Wirksamkeit traditioneller Methoden übertrifft. Positionierung ist jedoch nicht dasselbe wie Beweis.
Steelman-Argumente: Die fünf stärksten Argumente für anthroposophische Medizin — und warum sie ernsthafte Betrachtung verdienen
Bevor wir die Evidenzbasis analysieren, müssen wir die überzeugendsten Argumente der AM-Befürworter in ihrer stärksten Form darstellen. Dies ist keine Strohmann-Argumentation, sondern ein Steelman — eine maximal ehrliche Rekonstruktion der Position des Gegenübers. Mehr dazu im Abschnitt Impfgegnerschaft.
🧠 Argument 1: Der holistische Ansatz berücksichtigt psychosoziale Faktoren, die vom biomedizinischen Modell ignoriert werden
AM-Befürworter argumentieren, dass die konventionelle Medizin sich auf Symptome und Pathophysiologie konzentriert und dabei psychologische, soziale und existenzielle Aspekte der Krankheit ignoriert. Chronischer Schmerz ist das Ergebnis einer komplexen Interaktion biologischer, psychologischer und sozialer Faktoren, und bis zu 75% der Patienten mit Rückenschmerzen leiden auch 12 Monate nach der ersten Episode weiter (S012).
AM bietet einen individualisierten Ansatz: Gespräche über die Lebenssituation des Patienten, seinen emotionalen Zustand und seine „spirituellen Bedürfnisse". Dies stärkt die therapeutische Allianz und den Placebo-Effekt — Mechanismen, die die konventionelle Medizin oft unterschätzt.
Holismus in der Medizin ist keine philosophische Verzierung, sondern ein praktisches Werkzeug: Ein Patient, der sich gehört fühlt, zeigt bessere Ergebnisse unabhängig von der Spezifität der Behandlung.
📊 Argument 2: Beobachtungsstudien zeigen anhaltende Verbesserung der Symptome und Lebensqualität
Eine systematische Übersichtsarbeit von 2023 stellt fest: „Die identifizierten klinischen Studien berichteten von signifikanter Symptomreduktion, und die Effektgrößen für Schmerzergebnisse nach AM-Therapien waren überwiegend groß, ohne nennenswerte Nebenwirkungen" (S012). Studien mit Patienten mit chronischen Rückenschmerzen zeigten vergleichbare Verbesserungen im Vergleich zur konventionellen Therapie.
Eine andere Studie zur AM bei Patienten mit chronischen Erkrankungen (psychische und muskuloskelettale Störungen) fand anhaltende Verbesserungen über einen 2-Jahres-Beobachtungszeitraum (S012). Die Effektgrößen sind kein statistisches Artefakt, sondern reale Veränderungen in Funktionalität und Schmerz.
| Studientyp | Evidenzstärke | Einschränkung |
|---|---|---|
| Randomisierte kontrollierte Studien (RCTs) | Hoch | Selten für AM; schwierige Placebo-Kontrolle |
| Beobachtungsstudien | Mittel | Fehlende Kontrollgruppe; Störfaktoren |
| Klinische Fallserien | Niedrig | Selektionsbias; kein Vergleich |
🛡️ Argument 3: Sicherheit — AM verursacht keine schwerwiegenden Nebenwirkungen, im Gegensatz zu Opioiden und NSAR
Im Kontext der Opioidkrise und der Risiken langfristiger Anwendung nichtsteroidaler Antirheumatika (NSAR) positioniert sich AM als sichere Alternative. Die systematische Übersichtsarbeit betont das Fehlen „nennenswerter Nebenwirkungen" in den eingeschlossenen Studien (S012).
Dies ist besonders bedeutsam für Patienten mit chronischen Schmerzen, die jahrelang Analgetika einnehmen und dabei Abhängigkeit, gastrointestinale Blutungen oder kardiovaskuläre Komplikationen riskieren. Die Abwesenheit von Schaden ist an sich ein wertvolles Ergebnis.
Sicherheit ist kein Synonym für Wirksamkeit, aber für einen Patienten, der von Nebenwirkungen erschöpft ist, kann dies der entscheidende Faktor bei der Wahl sein.
🧬 Argument 4: Integration mit konventioneller Medizin — AM-Ärzte haben eine vollständige medizinische Ausbildung
AM-Ärzte durchlaufen eine Ausbildung sowohl in der standardmäßigen medizinischen Praxis als auch in anthroposophischen Methoden (S012). Sie verzichten nicht auf Diagnostik und Behandlung nach evidenzbasierten Protokollen, sondern ergänzen diese mit spezifischen Interventionen.
Dieser Ansatz reduziert das Risiko, dass ein Patient eine wirksame Behandlung zugunsten einer alternativen ablehnt. Anstatt zwischen zwei Systemen zu wählen, erhält der Patient deren Kombination — potenziell „das Beste aus beiden Welten".
💎 Argument 5: Popularität und institutionelle Unterstützung in Europa — Millionen Patienten können nicht irren
AM ist in Deutschland, der Schweiz, den Niederlanden und Skandinavien weit verbreitet: spezialisierte Kliniken, Krankenhäuser, Universitätslehrstühle. Der Bio-Einzelhandelsmarkt in der EU wuchs zwischen 2006 und 2015 um 107% und erreichte 27,1 Milliarden Euro (S006), was das Interesse an „natürlichen" und „holistischen" Ansätzen widerspiegelt.
Wenn AM völlig unwirksam wäre, könnte sie dann über Jahrzehnte hinweg institutionelle Unterstützung und Patientenloyalität bewahren? Popularität ist kein Beweis, aber auch kein Zufall.
- Steelman-Argument
- Maximal ehrliche Rekonstruktion der Position des Gegenübers in ihrer stärksten Form, ohne Strohmann-Argumentation. Ziel ist nicht die Widerlegung, sondern das Verständnis der Überzeugungsmechanismen.
- Warum dies wichtig ist
- Schwache Einwände gegen schwache Argumente erzeugen die Illusion eines Sieges. Starke Einwände gegen starke Argumente — das ist echter Dialog.
Evidenzbasis: Was systematische Reviews zeigen — und warum die Ergebnisse keine eindeutigen Schlussfolgerungen zulassen
Ein systematischer Review von 2023 zur anthroposophischen Medizin bei chronischen Schmerzen umfasste sieben Studien: drei randomisierte kontrollierte Studien (RCTs), zwei nicht-randomisierte kontrollierte Studien und zwei Vorher-Nachher-Studien (S012). Diese Verteilung weist sofort auf ein Problem hin: Die meisten Daten stammen aus Quellen mit hohem Risiko für systematische Verzerrungen.
📊 Qualität der Evidenz: Hierarchie der Zuverlässigkeit
Randomisierte kontrollierte Studien sind der Goldstandard der evidenzbasierten Medizin. Von den sieben Studien erfüllten nur drei dieses Kriterium (S012). Die übrigen vier wiesen erhebliche Einschränkungen auf.
| Studientyp | Anzahl | Hauptproblem |
|---|---|---|
| RCT | 3 | Kleine Stichproben, fehlende Verblindung |
| Nicht-randomisierte kontrollierte | 2 | Ungleichgewicht prognostischer Faktoren durch nicht-zufällige Zuteilung |
| Vorher-Nachher ohne Kontrolle | 2 | Unmöglich, Interventionseffekt von Regression zum Mittelwert und Placebo zu trennen |
⚠️ Effektgrößen: Groß im Vergleich wozu?
Der Review berichtet von „überwiegend großen" Effektgrößen für Schmerzendpunkte (S012). Doch diese Zahl verliert ohne Kontext ihre Bedeutung: In Vorher-Nachher-Studien wird der Effekt nur relativ zum Ausgangswert gemessen, was den natürlichen Krankheitsverlauf, Regression zum Mittelwert oder Placebo-Effekt nicht ausschließt.
Keine der eingeschlossenen Studien verwendete ein aktives Placebo (z.B. Schein-Rhythmische Massage), das unspezifische Faktoren kontrollieren könnte: Aufmerksamkeit des Arztes, Erwartungen des Patienten, Symptomschwankungen (S012).
🧪 Heterogenität der Interventionen: Mistel, Massage, Eurythmie — was genau?
Anthroposophische Medizin ist keine einheitliche Intervention, sondern ein Komplex von Methoden: Präparate (Iscador, Minerallösungen), Rhythmische Therapie, Eurythmie, Kunsttherapie, diätetische Empfehlungen (S012). Die eingeschlossenen Studien bewerteten verschiedene Kombinationen bei unterschiedlichen Erkrankungen: Fibromyalgie, Rückenschmerzen, Migräne, rheumatoide Arthritis.
Das macht Verallgemeinerungen unmöglich. Der Effekt rhythmischer Massage bei Fibromyalgie bedeutet nicht die Wirksamkeit von Mistelpräparaten bei Migräne (S012).
🔎 Systematische Verzerrungen: Verblindung, Stichprobengrößen, Publikationsbias
Die kritische Bewertung mit Instrumenten des Joanna Briggs Institute identifizierte drei zentrale Probleme (S012):
- Fehlende Verblindung von Patienten und Forschern erhöht das Risiko erwartungsbedingter systematischer Verzerrungen.
- Kleine Stichprobengrößen (einige Studien umfassten weniger als 50 Teilnehmer) verringern die statistische Power und erhöhen die Wahrscheinlichkeit falsch-positiver Ergebnisse.
- Hohes Risiko für Publikationsbias: Studien mit negativen Ergebnissen werden möglicherweise nicht veröffentlicht, was das Gesamtbild verzerrt.
🧾 Schlussfolgerung der Review-Autoren: Was die Evidenzbasis selbst aussagt
Die Autoren des systematischen Reviews schlussfolgern: „Die Ergebnisse zeigten, dass derzeit wenig Evidenz verfügbar ist, mit unklaren Effekten der AM-Behandlung bei der Reduktion der Schmerzintensität und Verbesserung der Lebensqualität" (S012). Darüber hinaus: „Obwohl die meisten Studien einen günstigen Effekt auf einen oder mehrere Schmerzendpunkte feststellten, erlaubte die Variabilität der Studien keine Verallgemeinerung der Ergebnisse über verschiedene Studien, Gesundheitszustände und Populationen hinweg" (S012).
Das bedeutet nicht, dass anthroposophische Medizin unwirksam ist. Es bedeutet, dass die aktuelle Evidenzbasis für eine eindeutige Schlussfolgerung — in jede Richtung — unzureichend ist.
🧬 Kontext: Reflexologie bei Multipler Sklerose — ein ähnliches Bild
Ein systematischer Review zur Reflexologie bei Multipler Sklerose (Recherche in PubMed, Embase, Cochrane Library bis Juni 2022) zeigt ein identisches Problem (S007). Reflexologie ist eine Methode zur Stimulation spezifischer Körperpunkte zur Verbesserung von Zirkulation und Homöostase (S007). Patienten mit MS wenden sich häufig komplementärer Medizin zur Symptomkontrolle zu (S007).
Die Ergebnisse der Reflexologie-Studien sind widersprüchlich, Stichprobengrößen klein, die Heterogenität der Interventionen erschwert Verallgemeinerungen (S007). Das Muster wiederholt sich: Komplementäre Methoden werden oft unter Bedingungen evaluiert, die es nicht erlauben, spezifische Effekte von unspezifischen Faktoren zu trennen.

Wirkmechanismen: Kausalität versus Korrelation — warum Symptomverbesserung die Wirksamkeit der anthroposophischen Medizin nicht beweist
Eine Verbesserung nach AM-Therapie bedeutet nicht, dass die Verbesserung durch ihre spezifische Wirkung verursacht wurde. Zahlreiche alternative Erklärungen konkurrieren um die wahre Ursache. Mehr dazu im Abschnitt Impfmythen.
🔁 Regression zur Mitte: warum Patienten Hilfe im Moment der Symptomspizte suchen
Chronische Schmerzen fluktuieren: Verschlimmerungen wechseln sich mit Erleichterung ab. Patienten suchen neue Behandlungen genau im Höhepunkt der Symptome — und die Symptome verbessern sich einfach aufgrund natürlicher Variabilität, ein Phänomen namens „Regression zur Mitte".
Vorher-Nachher-Studien ohne Kontrollgruppe können diesen Effekt nicht von der echten Wirkung der Therapie unterscheiden (S012).
🧩 Placebo-Effekt und therapeutische Allianz: warum die Aufmerksamkeit des Arztes stärker sein kann als das Medikament
AM-Konsultationen dauern länger als Standardbesuche und beinhalten ausführliche Gespräche über das Leben des Patienten, seine Emotionen und „spirituellen Bedürfnisse" (S012). Dies stärkt die therapeutische Allianz und aktiviert mächtige Placebo-Mechanismen: Erwartungen, konditionierte Reflexe, endogene Opioidsysteme.
Der Placebo-Effekt erklärt bis zu 30–50% der Verbesserung in Analgetika-Studien. Ohne adäquate Placebo-Kontrolle (Nachahmung der rhythmischen Massage mit gleicher Dauer und Aufmerksamkeit) ist es unmöglich festzustellen, ob der Effekt spezifisch für AM ist.
🧬 Störfaktoren: Lebensstil, begleitende Interventionen und Selbstselektion
Patienten, die AM wählen, haben oft insgesamt einen gesünderen Lebensstil. Konsumenten biologischer Lebensmittel (oft mit anthroposophischer Philosophie assoziiert) „haben in der Regel insgesamt einen gesünderen Lebensstil" (S006).
Beobachtete Verbesserungen können nicht mit AM, sondern mit begleitenden Faktoren zusammenhängen: besserer Ernährung, körperlicher Aktivität, Rauchverzicht, höherem sozioökonomischem Status. Nicht-randomisierte Studien sind besonders anfällig für diese systematischen Fehler (S006, S012).
| Quelle der Verbesserung | Wie man sie von AM unterscheidet |
|---|---|
| Regression zur Mitte | Kontrollgruppe ohne Intervention |
| Placebo-Effekt | Placebo-Kontrolle mit gleicher ärztlicher Aufmerksamkeit |
| Begleitende Faktoren (Ernährung, Aktivität) | Randomisierung und Stratifizierung nach Lebensstil |
| Natürlicher Krankheitsverlauf | Langzeitbeobachtung beider Gruppen |
⚙️ Fehlen eines biologisch plausiblen Mechanismus: warum der „Ätherleib" keine Analgesie erklärt
Steiners Theorie der vier „Leiber" hat keine physiologische Grundlage. Die moderne Neurobiologie des Schmerzes erklärt chronische Schmerzen durch Sensibilisierung von Nozizeptoren, zentrale Sensibilisierung, Neuroplastizität, Neuroinflammation und psychosoziale Faktoren (S012).
Keiner dieser Mechanismen erfordert die Postulierung von „Äther-" oder „Astralleibern". Wenn AM-Präparate (Mistelextrakte, Metalllösungen) tatsächlich eine analgetische Wirkung haben, muss dies durch bekannte pharmakologische Mechanismen erklärt werden: entzündungshemmende Wirkung, Modulation von Neurotransmittern — und nicht durch mystische Konzepte (S012).
- Spezifität der Wirkung
- Die Wirkung muss einzigartig für AM sein und nicht durch Placebo oder andere Interventionen mit gleicher Aufmerksamkeit reproduzierbar sein.
- Dosis-Wirkungs-Beziehung
- Eine größere Wirkung bei höherer Dosis des Präparats deutet auf eine spezifische Wirkung hin, nicht auf Placebo.
- Mechanistische Plausibilität
- Die Wirkung muss durch bekannte biologische Wege erklärt werden, nicht durch Postulierung neuer Entitäten.
Konflikte und Unsicherheiten: Wo Quellen divergieren — und was das über den Stand der Evidenzbasis aussagt
⚠️ Widerspruch zwischen Beobachtungsstudien und RCTs: Warum die „reale Welt" sich nicht immer unter kontrollierten Bedingungen bestätigt
Beobachtungsstudien zur AM berichten häufig von signifikanten Verbesserungen der Symptome und Lebensqualität (S003). Wenn jedoch dieselben Interventionen in RCTs mit adäquater Kontrolle überprüft werden, fallen die Effekte oft geringer aus oder verschwinden ganz.
Dies ist ein klassisches Muster, das in vielen Bereichen der Komplementärmedizin beobachtet wird: Der „Real-World-Effekt" spiegelt nicht die spezifische Wirkung der Therapie wider, sondern eine Kombination aus unspezifischen Faktoren, systematischen Verzerrungen und dem natürlichen Krankheitsverlauf. Mehr dazu im Abschnitt Debunking und Prebunking.
Die Kluft zwischen Beobachtungsdaten und RCTs ist kein methodologischer Fehler, sondern ein Signal: Wenn die Kontrolle verstärkt wird und der Effekt schwächer wird, deutet dies auf die Rolle von Placebo, ärztlicher Zuwendung und Patientenerwartungen hin – nicht auf einen molekularen Mechanismus.
🔬 Uneinigkeit über Sicherheit: Fehlen schwerwiegender Nebenwirkungen oder unzureichendes Monitoring?
Der systematische Review betont das Fehlen „bemerkenswerter Nebenwirkungen" in den eingeschlossenen Studien (S003). Dies könnte jedoch nicht die tatsächliche Sicherheit widerspiegeln, sondern ein unzureichendes Monitoring unerwünschter Ereignisse.
Viele AM-Studien verwendeten keine standardisierten Instrumente zur systematischen Erfassung von Nebenwirkungen, sondern verließen sich auf spontane Patientenberichte. Die Langzeitsicherheit einiger AM-Präparate (z. B. Injektionen metallischer Lösungen) wurde nicht in großen Kohortenstudien untersucht (S003).
- Fehlende Nebenwirkungen in Berichten ≠ Fehlen von Nebenwirkungen in der Realität.
- Spontane Patientenberichte unterschätzen seltene und verzögerte Reaktionen.
- Metallische Lösungen erfordern Langzeitmonitoring der Gewebeakkumulation.
📊 Das Problem des Publikationsbias: Wie viele negative Ergebnisse bleiben unveröffentlicht?
Der systematische Review identifizierte nur sieben Studien, die die Einschlusskriterien erfüllten (S003). Dies ist eine extrem geringe Anzahl für eine Therapie, die seit Jahrzehnten angewendet wird und in mehreren europäischen Ländern institutionelle Unterstützung genießt.
Möglicherweise bleiben viele Studien mit negativen oder nicht überzeugenden Ergebnissen unveröffentlicht oder werden in hochspezialisierten Zeitschriften publiziert, die für systematische Reviews nicht zugänglich sind. Dies erzeugt die Illusion von Wirksamkeit: In die Literatur gelangen überwiegend positive Ergebnisse.
| Szenario | Wahrscheinlichkeit | Konsequenz für die Evidenzbasis |
|---|---|---|
| Studien wurden durchgeführt, aber nicht publiziert | Hoch | Systematischer Review sieht nur die Spitze des Eisbergs |
| Studien in Nischenzeitschriften publiziert | Mittel | Datenbanksuchen finden sie nicht |
| Studien durchgeführt, aber Ergebnisse entsprachen nicht den Erwartungen | Hoch | File-Drawer-Effekt verstärkt scheinbare Wirksamkeit |
🔀 Inkonsistenz in der Definition von „Erfolg": Wie verschiedene Studien unterschiedliche Endpunkte messen
Die im Review eingeschlossenen Studien verwendeten unterschiedliche primäre Endpunkte: Einige maßen Schmerz, andere Lebensqualität, wieder andere immunologische Marker (S003). Dies erschwert direkte Vergleiche und ermöglicht es Autoren, die günstigsten Ergebnisse auszuwählen.
Wenn es keinen einheitlichen Messstandard gibt, kann jede Studie sich als erfolgreich bezeichnen, selbst wenn der Effekt klinisch unbedeutend ist. Dies ist besonders problematisch im Kontext chronischer Schmerzen, wo die Subjektivität der Bewertung hoch ist.
- Heterogenität der Endpunkte
- Verschiedene Studien messen unterschiedliche Parameter, was Meta-Analysen unmöglich oder unzuverlässig macht.
- Selektion günstiger Ergebnisse
- Autoren können über jene Endpunkte berichten, die einen Effekt zeigten, und jene verschweigen, die keinen zeigten.
- Klinische Signifikanz vs. statistische Signifikanz
- Eine Verbesserung um 1–2 Punkte auf einer Schmerzskala kann statistisch signifikant, aber für den Patienten klinisch nicht wahrnehmbar sein.
⚡ Interessenkonflikte und institutionelle Voreingenommenheit: Wer finanziert AM-Studien?
Viele AM-Studien werden von anthroposophischen Organisationen oder Kliniken finanziert, die ein direktes Interesse am Nachweis der Wirksamkeit haben (S003). Dies bedeutet nicht Fälschung, erzeugt aber eine systematische Verzerrung zugunsten positiver Ergebnisse.
Forscher, die in anthroposophischen Einrichtungen arbeiten, könnten unbewusst Daten günstiger interpretieren, mildere Ein- oder Ausschlusskriterien wählen oder selektiv über Ergebnisse berichten. Diese kognitive Verzerrung verstärkt sich, wenn der Forscher an die Wirksamkeit der Methode glaubt.
Finanzierung durch eine interessierte Partei diskreditiert eine Studie nicht automatisch, erfordert aber erhöhte Skepsis bei der Interpretation der Ergebnisse und die Suche nach unabhängigen Replikationen.
🎯 Was dies über den Stand der Evidenzbasis aussagt
Konflikte zwischen Quellen, Publikationsbias, Heterogenität der Endpunkte und institutionelle Voreingenommenheit weisen auf ein fundamentales Problem hin: Die Evidenzbasis der AM bleibt unreif und unzureichend transparent.
Dies bedeutet nicht, dass AM unwirksam ist. Es bedeutet, dass die aktuellen Daten für eine eindeutige Schlussfolgerung unzureichend sind. Für Fortschritte sind unabhängige, gut geplante RCTs mit vorheriger Protokollregistrierung, standardisierten Endpunkten und Langzeit-Sicherheitsmonitoring erforderlich. Ohne dies verbleibt AM in einer Zone der Unsicherheit — weder bewiesen noch widerlegt.
Patienten, die AM wählen, müssen diese Unsicherheit verstehen. Ärzte, die AM empfehlen, müssen ehrlich über die Lücken in der Evidenzbasis sein. Forscher müssen Transparenz über günstige Ergebnisse priorisieren. Nur so können kognitive Fallen überwunden und verlässliches Wissen aufgebaut werden.
