Was ist die „alkalische Diät" und diätetische Säurelast: Grenzen des Konzepts und zentrale Definitionen
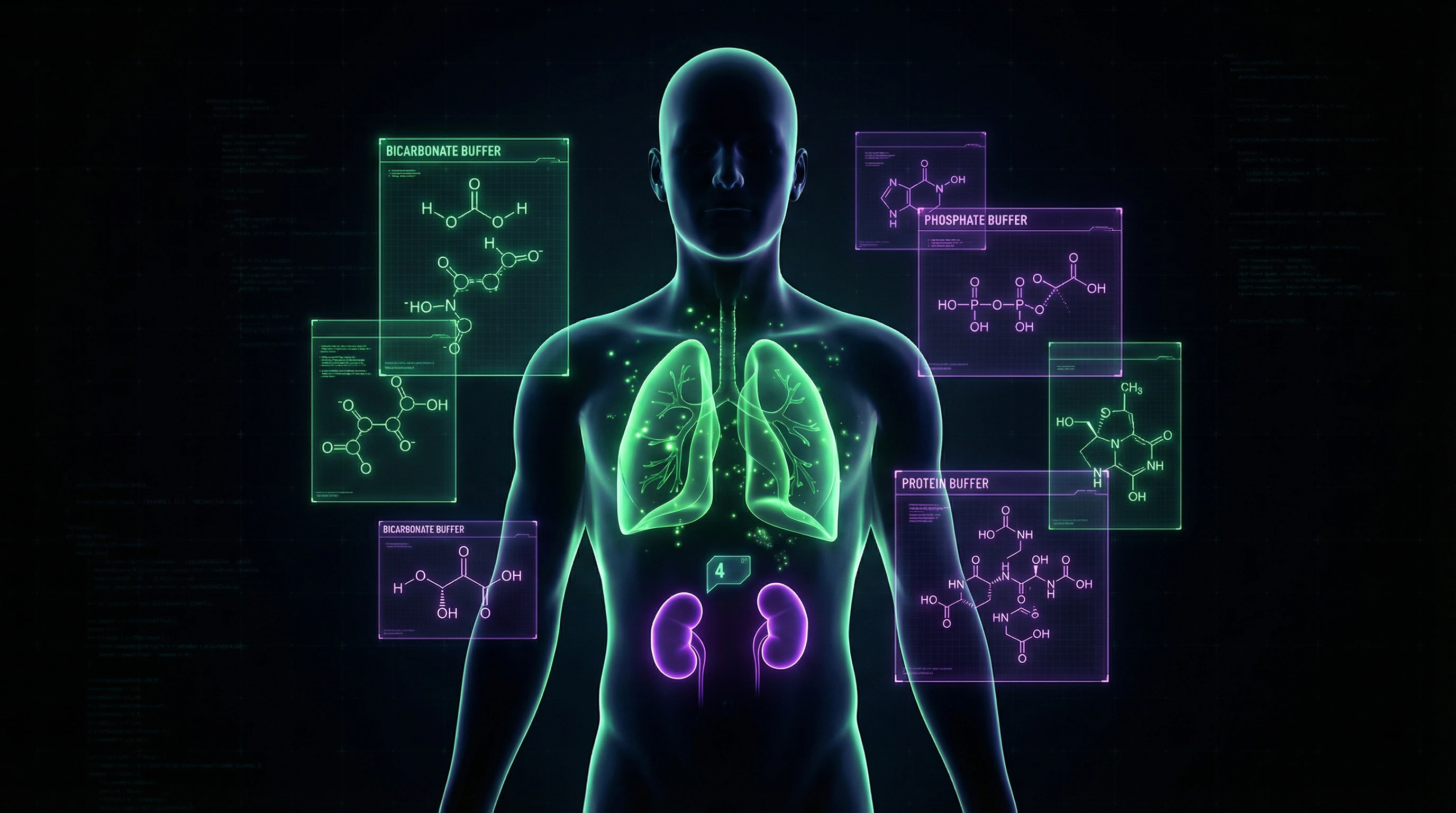
Die alkalische Diät basiert auf der Hypothese, dass Lebensmittel den Blut-pH (normal 7,35–7,45) direkt verändern und dass „saure" Lebensmittel (Fleisch, Getreide, Käse) eine chronische metabolische Azidose verursachen, die Knochen zerstört und Krebs begünstigt. „Alkalische" Lebensmittel (Obst, Gemüse, Nüsse) sollen diese Säure neutralisieren und die Gesundheit wiederherstellen. Mehr dazu im Abschnitt Volksmedizin gegen evidenzbasierte Medizin.
Anhänger der Diät messen den Urin-pH und interpretieren ihn als Indikator für den Blut-pH (S004). Das ist die erste Falle: Urin und Blut sind unterschiedliche Medien mit unterschiedlichen Regulationsmechanismen.
PRAL und NEAP: Wie die Säurelast von Nahrung bewertet wird
Die diätetische Säurelast (DAL) ist eine Rechengröße, die das Potenzial von Nahrung widerspiegelt, bei der Verstoffwechselung Säure oder Base zu erzeugen. Zwei Hauptindizes: PRAL (potential renal acid load) und NEAP (net endogenous acid production).
- PRAL
- Berücksichtigt den Gehalt an Protein, Phosphor, Kalium, Magnesium und Kalzium in Lebensmitteln. Ein hoher PRAL bedeutet eine Ernährung reich an schwefelhaltigen Aminosäuren (Methionin, Cystein aus Fleisch, Eiern) und Phosphor, die zu Schwefel- und Phosphorsäure verstoffwechselt werden (S002).
- NEAP
- Verhältnis von Protein zu Kalium. Spiegelt die Balance zwischen säurebildenden Proteinen und alkalischen organischen Kaliumsalzen aus Obst und Gemüse wider (S007).
Urin-pH vs. Blut-pH: Begriffsvertauschung
Der zentrale Fehler der alkalischen Diät ist die Gleichsetzung von Urin-pH mit Blut-pH. Die Nieren regulieren den Säure-Basen-Haushalt, indem sie überschüssige Säure oder Base mit dem Urin ausscheiden.
Der Urin-pH kann je nach Ernährung, Hydratation und Tageszeit zwischen 4,5 und 8,0 schwanken, aber der Blut-pH bleibt dank Puffersystemen (Bikarbonat-, Phosphat-, Proteinpuffer) und respiratorischer Kompensation (CO₂-Abgabe über die Lunge) im engen Bereich von 7,35–7,45.
Eine Veränderung des Blut-pH um nur 0,1 Einheiten führt zu Azidose oder Alkalose — Zustände, die medizinische Hilfe erfordern (S004). Normale Nahrung kann eine solche Verschiebung nicht verursachen.
Metabolische Azidose vs. „Übersäuerung durch Ernährung"
Metabolische Azidose ist ein klinischer Zustand, bei dem der Blut-pH unter 7,35 fällt aufgrund von Säureakkumulation (Laktat bei Schock, Ketone bei Diabetes) oder Bikarbonatverlust (Durchfall, Niereninsuffizienz). Dies ist eine akute oder chronische Erkrankung, die durch Blutgasanalyse diagnostiziert wird, nicht durch Ernährung.
| Parameter | Metabolische Azidose (Krankheit) | „Diät-induzierte Azidose" (Hypothese) |
|---|---|---|
| Blut-pH | < 7,35 (kritische Abweichung) | 7,35–7,45 (normal) |
| Bikarbonat | Erniedrigt (< 15 mEq/l) | An unterer Normgrenze (vermutet) |
| Diagnostik | Blutgasanalyse, klinische Symptome | Bei Gesunden nicht bestätigt |
| Mechanismus | Systemische Erkrankung | Soll angeblich Osteoklasten aktivieren zur Kalziumfreisetzung aus Knochen |
Das Konzept der „diät-induzierten niedriggradigen metabolischen Azidose" geht davon aus, dass eine hohe DAL eine subklinische Azidose erzeugt, die angeblich Osteoklasten aktiviert, um alkalische Kalziumsalze aus den Knochen freizusetzen. Bei gesunden Menschen mit normaler Nierenfunktion ist dieser Mechanismus jedoch nicht bestätigt (S006).
Steelman-Argumente: Die fünf stärksten Argumente für die basische Ernährung und ihre Datengrundlage
Um das Konzept fair zu bewerten, betrachten wir die überzeugendsten Argumente der Befürworter der basischen Ernährung in ihrer stärksten Form – keine Karikaturen, sondern solche, die auf realen Studien und physiologischen Mechanismen beruhen. Mehr dazu im Abschnitt Volksmedizin vs evidenzbasierte Medizin.
🔬 Argument 1: Hohe DAL korreliert mit erhöhter Kalziumausscheidung im Urin
Zahlreiche Kurzzeitstudien zeigen, dass Diäten mit hohem Proteingehalt und niedrigem Kaliumgehalt die Kalziumausscheidung im Urin erhöhen. Eine Meta-Analyse randomisierter kontrollierter Studien (RCTs) bestätigte: Säurebildende Diäten erhöhen signifikant die Kalziumausscheidung (standardisierte Mittelwertdifferenz SMD = 0,47, p < 0,00001) und die Netto-Säureausscheidung (NAE; SMD = 2,99, p = 0,003) (S003).
Mechanismus: Schwefelsäure aus dem Stoffwechsel schwefelhaltiger Aminosäuren verringert die Kalziumrückresorption in den Nierentubuli und erhöht dessen Verluste. Dies ist eine beobachtete Tatsache, die von Kritikern nicht bestritten wird.
🧪 Argument 2: Epidemiologische Studien verbinden hohen NEAP mit Frakturrisiko bei Frauen
Einige Kohortenstudien fanden eine Assoziation zwischen hohem NEAP und erhöhtem Frakturrisiko. Beispielsweise war in einer Meta-Analyse von 2022 das höchste NEAP-Quartil mit einer Erhöhung des Frakturrisikos um 28% assoziiert (relatives Risiko RR = 1,28, 95% KI: 1,12–1,47) im Vergleich zum niedrigsten Quartil (S001, S002).
Dies sind Beobachtungsdaten, aber sie umfassen Zehntausende Teilnehmer und Jahre der Nachbeobachtung.
📊 Argument 3: Hoher NEAP ist mit niedrigerer Knochenmineraldichte (BMD) in Wirbelsäule und Hüfte verbunden
Dieselbe Meta-Analyse zeigte, dass das höchste NEAP-Quartil mit niedrigerer BMD im Oberschenkelknochen assoziiert war (gewichtete Mittelwertdifferenz WMD = −0,01 g/cm², 95% KI: −0,02 bis −0,00) und in der Wirbelsäule (WMD = −0,02 g/cm², 95% KI: −0,03 bis −0,01) (S001, S002).
Obwohl die absoluten Unterschiede gering sind, sind sie statistisch signifikant und können sich über Jahrzehnte akkumulieren.
🧬 Argument 4: Basische Supplemente (Kaliumcitrat, Bikarbonat) verbessern Marker des Knochenstoffwechsels
RCTs mit basischen Supplementen (Kaliumcitrat, Natriumbikarbonat) zeigten eine Verringerung der Marker für Knochenresorption (CTX, NTX) und eine Erhöhung der Marker für Knochenbildung (Osteocalcin, PINP). Eine Meta-Analyse von 2022 fand, dass basische Supplemente CTX signifikant senkten (SMD = −0,28, p = 0,02) und Osteocalcin erhöhten (SMD = 0,35, p = 0,04) (S003).
- Die Verringerung der Knochenresorptionsmarker deutet auf eine Verlangsamung des Knochenabbaus hin
- Die Erhöhung der Knochenbildungsmarker legt eine Aktivierung der Regeneration nahe
- Der Effekt wird in Kurzzeit-RCTs beobachtet, aber Langzeitdaten zu Frakturen fehlen
🧾 Argument 5: Chronische Nierenerkrankung (CKD) und metabolische Azidose: Nachgewiesener Nutzen basischer Supplemente
Bei Patienten mit CKD Stadium 3–5 ist die Fähigkeit der Nieren, Säure auszuscheiden, beeinträchtigt, was zu chronischer metabolischer Azidose führt (Blutbikarbonat < 22 mmol/l). RCTs zeigten, dass basische Supplemente (Natriumbikarbonat, Obst und Gemüse) das Fortschreiten der CKD verlangsamen, das Risiko einer terminalen Niereninsuffizienz senken und den Knochenstoffwechsel verbessern (S008).
Dies ist ein klinisch bedeutsamer Effekt, der von Nephrologen anerkannt wird. Befürworter der basischen Ernährung extrapolieren diese Daten auf gesunde Menschen und vermuten, dass selbst subklinische Azidose schädlich ist.
Evidenzbasis: Was systematische Übersichtsarbeiten 2022–2025 über den Zusammenhang zwischen DAL, Knochen, Frakturen und Blut-pH zeigen
Das vollständige Bild der Evidenz umfasst Widersprüche, Limitationen und Ergebnisse, die die Hypothese der alkalischen Ernährung nicht bestätigen. Mehr dazu im Abschnitt Alternative Onkologie.
📊 Meta-Analyse 2022 (Frontiers in Nutrition): Widersprüchliche Ergebnisse für PRAL und NEAP
Eine systematische Übersichtsarbeit von 55 Studien fand, dass hoher NEAP mit erhöhtem Frakturrisiko assoziiert war (RR = 1,28, 95% KI: 1,12–1,47), während hoher PRAL keine signifikante Verbindung zeigte (RR = 1,14, 95% KI: 0,96–1,35). Zwei DAL-Indizes, die dasselbe Phänomen messen sollten, liefern gegensätzliche Ergebnisse.
Die Autoren weisen auf hohe Heterogenität hin (I² = 82–93% für NEAP) und warnen: Beobachtungsdaten beweisen keine Kausalität (S001).
🧪 Systematische Übersichtsarbeit von RCTs 2022 (Current Developments in Nutrition): Kein Effekt saurer Ernährung auf BMD
Eine Meta-Analyse von 28 RCTs (n = 2.023) bewertete den Einfluss saurer Ernährung und alkalischer Supplemente auf die Knochengesundheit. Saure Ernährung erhöhte die Kalziumausscheidung, beeinflusste aber weder Knochenumbaumarker (CTX, Osteocalcin, Parathormon) noch BMD.
Alkalische Supplemente senkten CTX und erhöhten Osteocalcin, beeinflussten aber in den meisten Studien nicht die BMD (S002).
| Intervention | Biochemischer Effekt | Effekt auf BMD |
|---|---|---|
| Saure Ernährung | ↑ Kalziumausscheidung, ↑ NAE | Keiner |
| Alkalische Supplemente | ↓ CTX, ↑ Osteocalcin | Keiner (Mehrheit) |
Schlussfolgerung der Autoren: Trotz biochemischer Veränderungen gibt es keine überzeugenden Beweise, dass saure Ernährung den Knochen schadet oder dass alkalische Supplemente die BMD bei gesunden Menschen verbessern (S003).
🧾 Übersichtsarbeit 2012 (Journal of Environmental and Public Health): Keine Beweise für Veränderung des Blut-pH
Eine systematische Übersichtsarbeit von Schwalfenberg analysierte die Literatur zur alkalischen Ernährung und kam zu dem Schluss: Nieren und Lungen regulieren den Blut-pH streng, und die Ernährung kann diese Mechanismen nicht überwinden (S004).
- Blut-pH bei gesunden Menschen
- 7,35–7,45 (strenger Bereich). Die Ernährung verändert diesen Wert nicht (S004).
- Alkalische Ernährung und Krebs
- Es gibt keine Studien, die zeigen, dass eine Veränderung des Urin-pH oder der Ernährung das Krebsrisiko beeinflusst (S005).
🔎 Übersichtsarbeit 2024 (Pflügers Archiv): DAL und chronische Erkrankungen – schwache und inkonsistente Assoziationen
Eine aktuelle Übersichtsarbeit fasste Daten zu DAL und Gesundheit zusammen: Der Zusammenhang zwischen DAL und Osteoporose, Frakturen, Muskelmasse bleibt widersprüchlich. Die meisten Assoziationen verschwinden nach Adjustierung für Protein-, Kalzium-, Vitamin-D-Zufuhr und körperliche Aktivität (S007).
Hoher DAL korreliert häufig mit niedriger Aufnahme von Obst und Gemüse (Quellen für Kalium, Magnesium, Vitamine), nicht mit direkter „Übersäuerung". Die beobachteten Effekte könnten Folge von Nährstoffdefiziten sein, nicht der Säurelast per se.
📌 Meta-Analyse 2025 (Nephrology Dialysis Transplantation): Alkalische Supplemente bei CKD, aber nicht bei Gesunden
Eine Meta-Analyse von 23 RCTs (n = 1.340) bei Patienten mit chronischer Nierenerkrankung zeigte, dass alkalische Supplemente das Blutbikarbonat signifikant erhöhen, den Rückgang der glomerulären Filtrationsrate verlangsamen und das Risiko für terminales Nierenversagen senken (S008).
- Die Ergebnisse gelten nur für Patienten mit CKD und metabolischer Azidose (Bikarbonat < 22 mmol/l).
- Es gibt keine Beweise, dass gesunde Menschen mit normaler Nierenfunktion von alkalischen Supplementen profitieren.
- Mechanismus: Bei CKD können die Nieren keine Säure ausscheiden; alkalische Supplemente kompensieren diesen Defekt.
Mechanismus des Irrtums: Warum Korrelation zwischen DAL und Frakturen keine Kausalität bedeutet
Assoziationen zwischen hoher DAL (insbesondere NEAP) und Frakturen beweisen nicht, dass Säurebelastung Knochen zerstört. Hinter der Korrelation verbergen sich alternative Erklärungen. Mehr dazu im Abschnitt Grundlagen der Erkenntnistheorie.
🧬 Confounder 1: Protein — Freund oder Feind der Knochen?
Hoher NEAP korreliert mit hoher Proteinzufuhr, die zwar die Kalziumausscheidung erhöht, aber gleichzeitig die Sekretion von IGF-1 (insulinähnlicher Wachstumsfaktor-1) stimuliert — entscheidend für die Knochenbildung.
Meta-Analysen zeigen: Adäquate Proteinzufuhr (1,0–1,2 g/kg/Tag) ist mit höherer BMD und verringertem Frakturrisiko bei älteren Menschen assoziiert (S007). Bei Kalziumzufuhr > 800 mg/Tag erhöht Protein das Frakturrisiko nicht (S002, S007).
Hohe DAL kann ein Marker für hohe Proteinzufuhr sein, die Knochen schützt, anstatt ihnen zu schaden. Der Effekt hängt von ausreichender Kalziumversorgung ab.
🔁 Confounder 2: Obst und Gemüse — Kaliumquelle oder Vitaminlieferant?
Niedrige DAL (alkalische Ernährung) korreliert mit hohem Verzehr von Obst und Gemüse, reich nicht nur an Kalium, sondern auch an Vitamin K, Magnesium, Vitamin C, Carotinoiden und Polyphenolen.
- Vitamin K (besonders K2)
- aktiviert Osteocalcin und senkt das Frakturrisiko
- Magnesium
- notwendig für die Aktivierung von Vitamin D
- Vitamin C
- entscheidend für die Kollagensynthese
All diese Nährstoffe sind unabhängig mit Knochengesundheit verbunden (S007). Der schützende Effekt kann gerade auf diese Komponenten zurückzuführen sein, nicht auf die Verringerung der Säurebelastung.
🧷 Confounder 3: Lebensstil und sozioökonomischer Status
Menschen mit niedriger DAL (viel Obst, Gemüse, Nüsse) haben häufiger einen höheren sozioökonomischen Status, treiben mehr Sport, rauchen nicht und haben einen niedrigeren BMI.
| Faktor | Einfluss auf Frakturen | In Studien kontrolliert? |
|---|---|---|
| Körperliche Aktivität | Senkt Risiko unabhängig | Selten vollständig |
| Rauchen | Erhöht Risiko | Oft unzureichend |
| BMI | Schützender Effekt bei Übergewicht | Oft nicht berücksichtigt |
| Sozioökonomischer Status | Korreliert mit allen obigen | Selten kontrolliert |
Die meisten Beobachtungsstudien korrigieren diese Confounder nicht vollständig (S002, S007).
🧪 Warum liefern PRAL und NEAP unterschiedliche Ergebnisse?
PRAL berücksichtigt die Mineralstoffzusammensetzung der Nahrung (Kalzium, Magnesium, Kalium, Phosphor), während NEAP nur Protein und Kalium einbezieht. NEAP korreliert stärker mit Proteinzufuhr und kann eher ein Marker für die allgemeine Ernährungsqualität sein (hoher NEAP = viel Protein, wenig Obst/Gemüse) als für die tatsächliche Säurebelastung.
PRAL, das die metabolische Säurebelastung genauer widerspiegelt, zeigt keinen Zusammenhang mit Frakturen (S001, S002). Dies stellt die Hypothese in Frage, dass Säure Knochen zerstört.
Konflikte und Unklarheiten: Wo sich die Daten widersprechen und warum keine eindeutige Antwort möglich ist
Die Evidenzbasis zur alkalischen Ernährung ist voller Widersprüche, die keine kategorischen Schlussfolgerungen zulassen. Jede Datenebene — von der Biochemie bis zur Klinik — erzählt eine andere Geschichte. Mehr dazu im Abschnitt Wissenschaftliche Methode.
Beobachtungsstudien vs. RCTs
Kohortenstudien zeigen eine Assoziation zwischen hohem NEAP und Frakturen, aber RCTs mit sauren Diäten oder alkalischen Supplementen bestätigen keinen Einfluss auf die BMD bei gesunden Menschen (S003). Dies ist ein klassisches Beispiel dafür, dass sich Korrelation in Interventionsstudien nicht bestätigt.
Confounder (Alter, körperliche Aktivität, Gesamternährung) können die Verbindung in Beobachtungsdaten erklären, verschwinden aber in RCTs mit Variablenkontrolle.
Kurzfristige biochemische Effekte vs. langfristige Outcomes
Alkalische Supplemente senken Marker der Knochenresorption (CTX) in kurzfristigen RCTs (2–6 Monate), verbessern aber die BMD in Langzeitstudien (1–3 Jahre) nicht (S003). Die anfängliche Senkung der Resorption kann durch Anpassung des Organismus kompensiert werden, oder die Marker spiegeln einfach keine realen Veränderungen der Knochenmasse wider.
| Zeithorizont | Was sich verändert | Klinische Bedeutung |
|---|---|---|
| 2–6 Monate | CTX ↓ (Resorptionsmarker) | Signal, aber keine Garantie |
| 1–3 Jahre | BMD unverändert | Marker sagte Outcome nicht voraus |
Effekt abhängig vom Calcium- und Vitamin-D-Status
Einige Studien zeigen, dass der negative Effekt eines hohen DAL nur bei niedriger Calciumzufuhr (< 800 mg/Tag) oder Vitamin-D-Mangel (< 20 ng/ml) auftritt (S002, S007). DAL ist kein unabhängiger Risikofaktor, sondern ein Effektmodifikator anderer Nährstoffe.
- Effektmodifikator
- Eine Variable, die die Verbindung zwischen Ursache und Wirkung verstärkt oder abschwächt. Wenn DAL nur bei Calciummangel schadet, ist Calcium der Modifikator, nicht DAL selbst.
- Klinische Konsequenz
- Die Empfehlung „Vermeiden Sie saure Lebensmittel" ist ohne Kontext unvollständig: Für jemanden mit adäquater Calciumzufuhr könnte dies irrelevant sein.
Heterogenität der Populationen
Die meisten Studien wurden an postmenopausalen Frauen europäischer Abstammung durchgeführt. Daten für Männer, junge Menschen und andere ethnische Gruppen sind begrenzt. Der Effekt von DAL kann je nach Alter, Geschlecht und Genetik (Polymorphismen von Genen, die den Säure-Basen-Haushalt regulieren) unterschiedlich sein (S007).
- Postmenopausale Frauen: Östrogen ↓ → Knochenresorption ↑ → DAL kann verschlimmern.
- Junge Menschen: Östrogen/Testosteron normal → Puffersysteme arbeiten effizienter → DAL könnte neutral sein.
- Männer: Wenig Daten, aber Knochenresorption niedriger → Mechanismus könnte sich unterscheiden.
Ohne Stratifizierung nach Geschlecht, Alter und ethnischer Zugehörigkeit bleibt jede Schlussfolgerung vorläufig.
Kognitive Anatomie des Mythos: Welche Denkfehler und Überzeugungstechniken die basische Diät ausnutzt
Warum ist der Mythos der basischen Diät so hartnäckig, trotz schwacher Evidenzbasis? Betrachten wir die kognitiven Fallen und rhetorischen Tricks. Mehr dazu im Bereich Faktenchecks.
⚠️ Fehler 1: Themenverfehlung — pH-Wert des Urins ≠ pH-Wert des Blutes
Befürworter der Diät messen den pH-Wert des Urins mit Teststreifen und interpretieren das Ergebnis als Indikator für den pH-Wert des Blutes. Dies ist ein logischer Fehler: Der pH-Wert des Urins spiegelt die Arbeit der Nieren bei der Säureausscheidung wider, nicht den pH-Wert des Blutes. Saurer Urin (pH 5–6) bei hohem DAL ist ein Zeichen normaler Nierenfunktion, nicht einer „Übersäuerung des Körpers" (S004), (S007).
🧠 Fehler 2: Naturalistischer Fehlschluss — „natürlich = gesund"
Die basische Diät wird als „natürliche" Ernährung der Vorfahren positioniert, reich an pflanzlicher Kost. Paläolithische Ernährungsweisen variierten jedoch stark: von proteinreich (Inuit, 70–80% Kalorien aus Fleisch) bis kohlenhydratreich (tropische Populationen, viel Obst und Knollen). Es gibt keine einheitliche „natürliche" Ernährung (S007).
Die Natur hat keine Meinung zur Ernährung. Anpassung an die Umwelt — ja, universelles Gesundheitsrezept — nein.
🔁 Fehler 3: Falsches Dilemma — „sauer vs. basisch"
Die Einteilung von Lebensmitteln in „saure" (schlecht) und „basische" (gut) ignoriert die Komplexität der Ernährung. Milchprodukte haben einen hohen PRAL (sauer), sind aber reich an Calcium und Protein, die die Knochen schützen. Vollkornprodukte haben einen moderaten PRAL, sind aber reich an Magnesium, Ballaststoffen und Phytonährstoffen.
| Lebensmittel | PRAL (Säuregehalt) | Schützende Nährstoffe | Fazit |
|---|---|---|---|
| Milch | Hoch | Calcium, Protein | Sauer, aber gut für Knochen |
| Vollkornprodukte | Moderat | Magnesium, Ballaststoffe | Neutral, aber nährstoffreich |
| Blattgemüse | Niedrig | Magnesium, Vitamin K | Basisch und gesund |
🧬 Fehler 4: Mechanistisches Denken ohne Kompensationsmechanismen
Die Logik „Säure → Knochenresorption → Osteoporose" ignoriert, dass der Organismus kein passives System ist. Die Nieren erhöhen die Bicarbonat-Rückresorption, die Lungen regulieren CO₂, Puffersysteme des Blutes halten den pH-Wert im Bereich 7,35–7,45 unabhängig von der Ernährung.
Osteoporose entwickelt sich bei Calcium- und Vitamin-D-Mangel, fehlender körperlicher Aktivität und hormonellen Störungen — nicht bei „Übersäuerung" (S001).
💬 Fehler 5: Sozialer Beweis und Autoritätsargument
Die basische Diät wird von Prominenten und „ganzheitlichen Ärzten" popularisiert, was die Illusion eines Konsenses erzeugt. Popularität ist jedoch nicht gleich Evidenz. Die Assoziation mit Detox-Mythen und Techno-Esoterik verstärkt den Effekt: Wenn eine Diät gleichzeitig „wissenschaftlich" und „natürlich" klingt, schaltet sich das kritische Denken ab.
- Sozialer Beweis
- Wenn viele Menschen glauben — dann ist es wahr. In Wirklichkeit: Die Mehrheit kann sich irren, besonders wenn Informationen über soziale Medien verbreitet werden statt über peer-reviewte Quellen.
- Autoritätsargument
- „Dr. X empfiehlt die basische Diät". In Wirklichkeit: Autorität ist nur in ihrem Kompetenzbereich relevant. Ein Schauspieler oder Sportler ist kein Ernährungswissenschaftler.
- Bestätigungsfehler
- Menschen bemerken Gesundheitsverbesserungen und schreiben sie der basischen Diät zu, während sie andere Faktoren ignorieren (Placebo, Lebensstilverbesserung, Regelmäßigkeit der Ernährung).
🎯 Warum der Mythos hartnäckig ist
Die basische Diät nutzt drei kognitive Schwächen aus: den Wunsch nach einfachen Erklärungen komplexer Phänomene (Osteoporose, Müdigkeit), Misstrauen gegenüber der Schulmedizin und das Streben nach Kontrolle über die Gesundheit. Die Diät bietet alle drei: einen einfachen Mechanismus (pH-Wert), eine Alternative (Natur vs. Pharma) und Handlung (pH messen, Ernährung ändern).
Das Problem liegt nicht in pflanzlicher Kost — sie ist gesund. Das Problem liegt im falschen Mechanismus und im Ignorieren realer Faktoren: Selbsttests des Urin-pH-Werts erzeugen die Illusion von Kontrolle, beeinflussen aber weder die Knochengesundheit noch den pH-Wert des Blutes.
