Kognitives COVID: Was genau im Gehirn kaputtgeht und warum das nicht „nur Pandemie-Stress" ist
Als 2020 die ersten Berichte über neurologische Symptome von COVID-19 eintrafen, schrieben viele sie der psychologischen Reaktion auf Pandemie-Stress zu. Systematische Studien zeigten jedoch schnell: Es geht um direkte organische Schädigung des Nervensystems. Mehr dazu im Abschnitt Statistik und Wahrscheinlichkeitstheorie.
Bei einer erheblichen Anzahl von Patienten ist die SARS-CoV-2-Infektion durch neurologische und psychiatrische Komplikationen gekennzeichnet, die nicht direkt mit der Schwere der respiratorischen Symptome korrelieren (S001).
Spektrum kognitiver Beeinträchtigungen: vom leichten Nebel bis zu schweren Defiziten
Kognitive Beeinträchtigungen bei COVID-19 umfassen ein breites Spektrum von Funktionen.
- Gedächtnis: sowohl Kurzzeitgedächtnis (Schwierigkeiten beim Merken neuer Informationen) als auch Langzeitgedächtnis (Probleme beim Abrufen früher gelernter Daten)
- Aufmerksamkeit und Konzentration: Unfähigkeit, sich längere Zeit auf eine Aufgabe zu konzentrieren, erhöhte Ablenkbarkeit
- Exekutivfunktionen: Planung, Organisation von Tätigkeiten, Wechsel zwischen Aufgaben
- Informationsverarbeitungsgeschwindigkeit: Verlangsamung der Denkprozesse, Verlängerung der Reaktionszeit
- Sprachfunktionen: Schwierigkeiten bei der Wortfindung, verminderte Sprachflüssigkeit
Diese Beeinträchtigungen sind keine subjektiven Beschwerden — sie werden bei neuropsychologischen Tests nachgewiesen und korrelieren mit objektiven Veränderungen in Struktur und Funktion des Gehirns (S002).
Warum das keine Psychosomatik ist: drei Beweislinien für organische Schädigung
| Beweislinie | Was gefunden wird |
|---|---|
| Neuroimaging | MRT-Studien zeigen strukturelle Veränderungen: Volumenreduktion der grauen Substanz in bestimmten Bereichen, Mikroblutungen, Anzeichen von Demyelinisierung (S001) |
| Biomarker | In Blut und Liquor werden Marker für Nervenschädigung, Entzündung und Störung der Blut-Hirn-Schranke gefunden (S003) |
| Pathomorphologie | Postmortale Untersuchungen zeigen Viruspartikel im Nervengewebe, entzündliche Veränderungen und Anzeichen von Neurodegeneration |
Zwei Hauptforschungsrichtungen: direkte und indirekte Wirkung
- Direkte Wirkung
- Das Virus dringt in Neuronen und Gliazellen ein und verursacht deren Schädigung oder Tod. Dies ist der Mechanismus, bei dem SARS-CoV-2 als neurotropes Agens wirkt.
- Indirekte Mechanismen
- Systemische Entzündung, Gerinnungsstörungen, Hypoxie und andere allgemeine Infektionseffekte beeinflussen die Gehirnfunktion ohne direkten Kontakt des Virus mit Nervengewebe (S002).
Diese Mechanismen schließen sich nicht gegenseitig aus. Bei einem Patienten können gleichzeitig sowohl direkte als auch indirekte Wege der Nervensystemschädigung wirken.

Die stählerne Version der Hypothese: Die fünf stärksten Argumente für die Neurotropie von SARS-CoV-2
Bevor wir die Mechanismen analysieren, müssen wir die überzeugendsten Argumente dafür präsentieren, dass SARS-CoV-2 tatsächlich ein neurotropes Virus ist, das direkte Schädigungen des Nervensystems verursachen kann. Mehr dazu im Abschnitt Medienkompetenz.
🔬 Erstes Argument: Expression von ACE2-Rezeptoren im Nervengewebe
SARS-CoV-2 nutzt den ACE2-Rezeptor (Angiotensin-Converting-Enzym 2) zum Eindringen in Zellen. Entscheidend ist, dass ACE2 nicht nur in der Lunge, sondern auch in verschiedenen Strukturen des Nervensystems exprimiert wird.
- In Neuronen der Großhirnrinde
- In Zellen des Hippocampus (Schlüsselstruktur für das Gedächtnis)
- Im Endothel der Hirngefäße
- Im Riechepithel und Bulbus olfactorius
- In Gliazellen
Das Vorhandensein von „Eintrittspforten" für das Virus im Nervengewebe schafft die biologische Möglichkeit für eine direkte Infektion. Die Expression von ACE2 im Nervensystem wurde durch zahlreiche histologische Studien bestätigt.
🧬 Zweites Argument: Nachweis viraler Partikel im Nervengewebe
Postmortale Untersuchungen von an COVID-19 verstorbenen Patienten zeigten das Vorhandensein viraler RNA und Proteine in verschiedenen Bereichen des Nervensystems (S003). Das Virus wurde im Bulbus olfactorius, Hirnstamm, Großhirnrinde, Rückenmark und peripheren Nerven nachgewiesen.
Es handelt sich nicht um Spurenmengen, sondern um Konzentrationen, die für lokale Entzündungen und Gewebeschädigungen ausreichen. Die Elektronenmikroskopie zeigte virale Partikel innerhalb von Neuronen, was die Fähigkeit von SARS-CoV-2 zur direkten Infektion von Nervenzellen beweist.
📊 Drittes Argument: Zeitlicher Zusammenhang zwischen Infektion und neurologischen Symptomen
Epidemiologische Daten zeigen einen klaren zeitlichen Zusammenhang zwischen COVID-19 und der Entwicklung neurologischer Symptome (S002). Bei einem erheblichen Teil der Patienten treten kognitive Beeinträchtigungen während der akuten Infektionsphase auf (30–40% der Hospitalisierten), in den ersten Wochen nach der Genesung (bis zu 60% in einigen Kohorten) und bleiben 3–6 Monate nach der Infektion bestehen (20–30% der Genesenen).
Dieser zeitliche Zusammenhang ist zu stark, um zufällig zu sein. Der Schweregrad kognitiver Beeinträchtigungen korreliert häufig mit der Schwere der akuten Infektion, was auf einen kausalen Zusammenhang hinweist.
🧾 Viertes Argument: Spezifität des neurologischen Profils
Das Muster neurologischer Störungen bei COVID-19 weist eine bestimmte Spezifität auf, die es von anderen Virusinfektionen unterscheidet (S001). Charakteristisch sind die vorwiegende Schädigung frontosubkortikaler Verbindungen, die Kombination kognitiver und olfaktorischer Störungen, ein besonderes Profil entzündlicher Marker im ZNS und spezifische MRT-Veränderungen (Mikroblutungen, Leukoenzephalopathie).
- Warum das wichtig ist
- Dieser spezifische „Fingerabdruck" von COVID-19 im Nervensystem lässt sich schwer durch unspezifische Stress- oder allgemeine Entzündungseffekte erklären. Das Muster deutet auf eine direkte virale Einwirkung hin und nicht auf sekundäre Folgen einer systemischen Infektion.
🔎 Fünftes Argument: Experimentelle Tiermodelle
Studien an Tiermodellen (Hamster, Mäuse mit humanisierten ACE2-Rezeptoren, Primaten) bestätigten die Fähigkeit von SARS-CoV-2, in das Nervensystem einzudringen und neurologische Symptome zu verursachen. Unter kontrollierten experimentellen Bedingungen konnte gezeigt werden: das Eindringen des Virus über den olfaktorischen Weg ins Gehirn, die Entwicklung entzündlicher Veränderungen im Nervengewebe und das Auftreten von Verhaltens- und kognitiven Störungen bei infizierten Tieren.
| Parameter | Beobachtung |
|---|---|
| Viruslast im Gehirn | Korreliert mit der Schwere der Symptome |
| Eintrittspfad | Riechepithel → Bulbus olfactorius → Gehirn |
| Entzündungsreaktion | Lokale Aktivierung von Mikroglia und Astrozyten |
| Verhaltensänderungen | Verringerte Aktivität, Gedächtnisstörungen, Ängstlichkeit |
Diese experimentellen Daten schließen viele alternative Erklärungen aus, die in Beobachtungsstudien am Menschen möglich wären.
Evidenzbasis: vier Mechanismen des Viruseintritts in das zentrale Nervensystem
Wie genau SARS-CoV-2 ins Gehirn gelangt, ist entscheidend für die Entwicklung therapeutischer Strategien. Aktuelle Daten weisen auf vier Hauptwege der Neuroinvasion hin. Mehr dazu im Abschnitt Quellen und Evidenz.
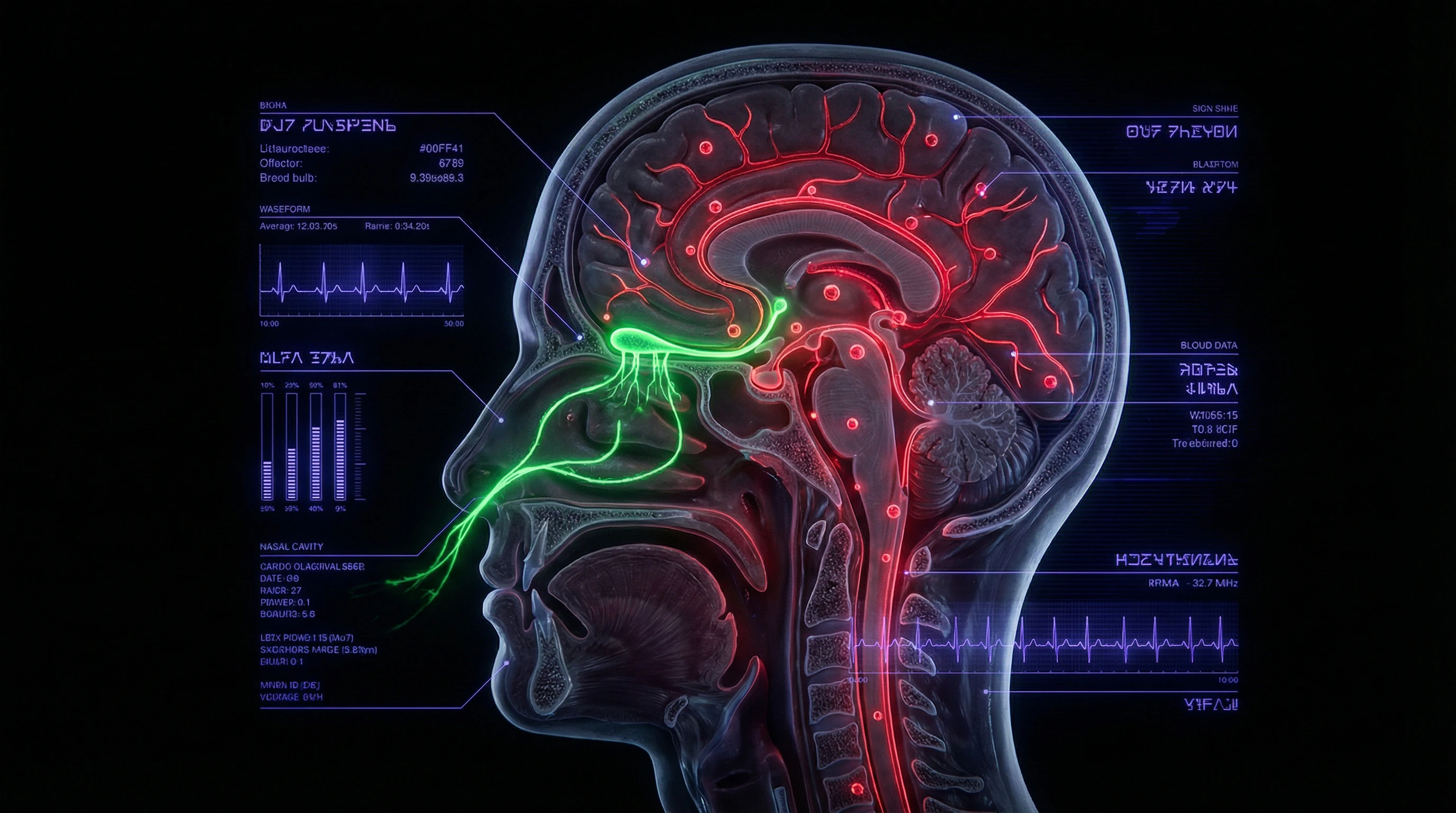
🧠 Mechanismus eins: retrograder axonaler Transport über den Riechnerv
Der am besten dokumentierte Weg des SARS-CoV-2-Eintritts ins ZNS führt über das olfaktorische Epithel (S012). Das Virus infiziert Stützzellen, die ACE2 exprimieren, und geht dann auf Axone olfaktorischer Neuronen über.
- Infektion des olfaktorischen Epithels
- Transsynaptische Übertragung auf Axone olfaktorischer Neuronen
- Retrograder Transport entlang der Axone zum Zentrum
- Eindringen in den Bulbus olfactorius
- Ausbreitung ins limbische System und in den Kortex
Anosmie (Geruchsverlust) ist nicht nur eine Schleimhautentzündung, sondern ein Zeichen viraler Invasion ins Nervensystem. Es ist eines der frühesten und spezifischsten Symptome von COVID-19.
🧬 Mechanismus zwei: hämatogene Ausbreitung durch gestörte Blut-Hirn-Schranke
Der zweite Weg hängt mit der Schädigung der Blut-Hirn-Schranke (BHS) zusammen – dem Schutzsystem, das normalerweise Pathogene aus dem Blut vom Gehirn fernhält (S018). Bei COVID-19 exprimieren Endothelzellen der Hirngefäße ACE2 und können vom Virus infiziert werden.
Systemische Entzündung geht mit der Freisetzung von Zytokinen (IL-6, IL-1β, TNF-α) einher, die die Durchlässigkeit der BHS erhöhen (S011). Durch die geschädigte Barriere dringen virale Partikel und infizierte Immunzellen ins Hirngewebe ein.
| Schädigungsstadium | Mechanismus | Klinisches Ergebnis |
|---|---|---|
| Endothelinfektion | Endotheliale Dysfunktion | Störung der Gefäßwandintegrität |
| Entzündungskaskade | Zytokinfreisetzung | Erhöhte BHS-Permeabilität |
| Pathogeneintritt | Virus im Hirnparenchym | Direkte neuronale Schädigung |
Dieser Mechanismus ist besonders ausgeprägt bei schwerem COVID-19-Verlauf mit starker systemischer Entzündung.
📊 Mechanismus drei: Infektion perivaskulärer Makrophagen und „Trojanisches Pferd"
Der dritte Weg nutzt Immunzellen als Transportmittel (S014). SARS-CoV-2 infiziert zirkulierende Monozyten, die dann als Reaktion auf Entzündungssignale durch die Blut-Hirn-Schranke migrieren.
- Mechanismus des „Trojanischen Pferdes"
- Infizierte Monozyten durchdringen die BHS und setzen virale Partikel im ZNS frei, ohne die Barriere direkt zu schädigen. Dies erklärt, wie das Virus das Gehirn erreichen kann, selbst bei relativ intakter Blut-Hirn-Schranke.
- Klinische Bedeutung
- Ermöglicht dem Virus die Ausbreitung bei jedem Grad systemischer Entzündung, einschließlich leichter und asymptomatischer COVID-19-Formen.
🧾 Mechanismus vier: Ausbreitung über den Vagusnerv und andere Hirnnerven
Neben dem Riechnerv nutzt SARS-CoV-2 andere Hirnnerven für den Eintritt in den Hirnstamm (S005). Der Vagusnerv (X. Hirnnerv) innerviert umfassend innere Organe, einschließlich Lunge und Gastrointestinaltrakt, wo sich das Virus aktiv repliziert.
Der Nervus glossopharyngeus (IX. Hirnnerv) innerviert den Rachen mit hoher Viruslast, und der Nervus trigeminus (V. Hirnnerv) innerviert die Nasenschleimhaut. Retrograder Transport entlang dieser Nerven führt zur Infektion des Hirnstamms – der Struktur, die vitale Funktionen (Atmung, Herzrhythmus) kontrolliert.
Die Infektion des Hirnstamms erklärt die Schwere einiger COVID-19-Fälle und kann Ursache für Ateminsuffizienz sein, die nicht mit Lungenschädigung zusammenhängt.
Molekulare Anatomie der Schädigung: Was mit Neuronen nach dem Eindringen des Virus geschieht
Das Eindringen des Virus in das Nervensystem ist nur der Anfang. Danach wird eine Kaskade pathologischer Prozesse ausgelöst, die zur Schädigung und zum Absterben von Neuronen führen. Mehr dazu im Abschnitt Gedächtnis des Wassers.
🧬 Direkte zytopathische Aktivität: Wie das Virus Neuronen abtötet
SARS-CoV-2 übt eine direkte schädigende Wirkung auf infizierte Neuronen aus (S018). Die aktive Replikation des Virus erschöpft zelluläre Ressourcen und stört den Stoffwechsel.
| Schädigungsmechanismus | Prozess | Folge |
|---|---|---|
| Replikativer Stress | Virus vermehrt sich innerhalb des Neurons | Erschöpfung von Energie und Ressourcen |
| Konkurrenz um Ribosomen | Virale RNA verdrängt zelluläre mRNA | Mangel an kritisch wichtigen Proteinen |
| Mitochondriale Dysfunktion | Virale Proteine stören die Energieproduktion | Energetische Krise der Zelle |
| Apoptose | Aktivierung von Zelltodprogrammen | Irreversibler Neuronenuntergang |
Neuronen sind postmitotische Zellen, sie teilen sich nicht. Der Tod eines Neurons ist irreversibel, was die Persistenz einiger kognitiver Beeinträchtigungen erklärt.
🔥 Neuroinflammation: Wenn das Immunsystem zum Problem wird
Ein erheblicher Teil der Schädigungen des Nervensystems bei COVID-19 hängt nicht mit der direkten Wirkung des Virus zusammen, sondern mit der Immunantwort darauf (S011). Residente Immunzellen des Gehirns (Mikroglia) werden aktiviert und beginnen, proinflammatorische Zytokine zu produzieren.
Das Paradoxon der Neuroinflammation: Der Schutz vor dem Virus wird zur Quelle der Schädigung. Die übermäßige Produktion von IL-6, IL-1β, TNF-α schafft eine toxische Umgebung für Neuronen, stört das Gleichgewicht der Neurotransmitter und verursacht Exzitotoxizität.
Durch die geschädigte Blut-Hirn-Schranke dringen Monozyten und T-Lymphozyten ins Gehirn ein. Dieser Mechanismus erklärt, warum eine entzündungshemmende Therapie bei neurologischen Komplikationen von COVID-19 wirksam sein kann.
🩸 Koagulopathie und Mikrothrombosen: Die vaskuläre Komponente der Schädigung
COVID-19 verursacht ausgeprägte Gerinnungsstörungen, die für das Gehirn kritisch sind (S011). Die Infektion des Gefäßendothels führt zu dessen Aktivierung und Übergang in einen prothrombotischen Zustand.
- Mikrothrombosen
- Die Bildung zahlreicher Mikrothromben in kleinen Hirngefäßen führt zu Mikroinfarkten — Herden ischämischer Neuronenschädigung.
- Störung der Mikrozirkulation
- Selbst ohne vollständigen Gefäßverschluss wird die Perfusion des Hirngewebes gestört, was eine chronische Hypoxie der Neuronen verursacht.
- Hämorrhagische Komplikationen
- Die Koagulopathie kann zu Mikroblutungen im Hirngewebe führen und die Schädigung verschlimmern.
MRT-Untersuchungen zeigen diese mikrovaskulären Schädigungen bei einem erheblichen Teil der Patienten mit kognitiven Beeinträchtigungen nach COVID-19 (S001).
🧠 Demyelinisierung und Schädigung der weißen Substanz
Die weiße Substanz des Gehirns besteht aus Axonen von Neuronen, die von einer Myelinscheide umgeben sind, welche eine schnelle Signalübertragung gewährleistet. Bei COVID-19 wird deren Schädigung beobachtet (S018).
- Direkte Infektion von Oligodendrozyten — Zellen, die Myelin produzieren
- Entzündliche Demyelinisierung — Immunangriff auf infizierte Zellen zerstört die Myelinscheide
- Ischämische Schädigung — weiße Substanz ist aufgrund hoher metabolischer Anforderungen besonders empfindlich gegenüber Hypoxie
Die Demyelinisierung verlangsamt die Übertragung von Nervenimpulsen, was sich in einer Verlangsamung kognitiver Prozesse manifestiert — einem der charakteristischen Symptome des Post-COVID-Syndroms (S002).
Kognitive Anatomie des Mythos: Warum es so leicht ist, die Neurotropie von COVID-19 nicht zu glauben
Trotz umfangreicher Evidenzbasis stehen viele Menschen der Idee skeptisch gegenüber, dass COVID-19 anhaltende kognitive Beeinträchtigungen verursachen kann. Diese Skepsis hat tiefe kognitive Wurzeln. Mehr dazu im Abschnitt Chemie.
⚠️ Falle eins: Die „Unsichtbarkeit" neurologischer Symptome
Im Gegensatz zu Husten oder Atemnot sind kognitive Beeinträchtigungen für andere nicht sichtbar. Eine Person mit Gedächtnislücken sieht normal aus, was die Illusion erzeugt, dass „nichts Ernstes" passiert. Dies ist ein Beispiel für den Bias Blind Spot — die Tendenz, Probleme zu unterschätzen, die keine offensichtlichen äußeren Manifestationen haben.
Die Patienten selbst können das Ausmaß ihrer kognitiven Beeinträchtigungen aufgrund von Anosognosie nicht erkennen — der Unfähigkeit, das eigene Defizit zu erkennen, die selbst ein Symptom einer Schädigung der Frontallappen ist (S003).
Unsichtbare Schäden sind die gefährlichsten: Das Gehirn kann sich nicht über sich selbst beschweren, bis es zu spät ist.
🧩 Falle zwei: Konflikt mit dem mentalen Modell der „Erkältung"
Die meisten Menschen haben ein stabiles mentales Modell von Atemwegsinfektionen: „krank gewesen und genesen". COVID-19 passt nicht in dieses Modell, was kognitive Dissonanz verursacht. Anstatt das Modell zu aktualisieren, ziehen es viele vor, Daten zu leugnen, die ihm widersprechen.
Dies ist eine falsche Dichotomie: entweder „vollständige Genesung" oder „es war nichts". Historisch gesehen gab es nach der Spanischen Grippe-Pandemie von 1918 einen Anstieg der Enzephalitis lethargica mit ausgeprägten neurologischen Folgen, aber die Verbindung zwischen den Phänomenen wurde lange geleugnet.
| Mentales Modell | Erwartung | Realität von COVID-19 | Kognitiver Konflikt |
|---|---|---|---|
| Erkältung/Grippe | Akutphase → vollständige Genesung | Akutphase → chronische kognitive Beeinträchtigungen (S002) | Leugnung oder Psychologisierung |
| Atemwegserkrankung | Lungenschädigung | ZNS-Schädigung durch multiple Mechanismen (S003) | „Das ist doch keine Lungenentzündung" |
| Infektion = sichtbare Symptome | Husten, Fieber, Atemnot | Kognitive Beeinträchtigungen ohne offensichtliche Marker | „Sieht gesund aus — also ist er gesund" |
🕳️ Falle drei: Psychologisierung organischer Symptome
Es gibt eine anhaltende Tendenz, unerklärliche Symptome mit psychologischen Ursachen zu erklären. Kognitive Beeinträchtigungen nach COVID-19 werden oft auf „Stress durch die Pandemie", „Depression durch Isolation", „Gesundheitsangst" oder „Hypochondrie" geschoben.
Dies ist der fundamentale Attributionsfehler — die Erklärung von Verhalten und Symptomen durch persönliche Eigenschaften anstelle von situativen (biologischen) Faktoren. Historisch gesehen wurden besonders Frauen häufig Opfer solcher Psychologisierung: von der Hysterie des 19. Jahrhunderts bis zum chronischen Erschöpfungssyndrom des 20. Jahrhunderts — organische Erkrankungen mit unklarer Ätiologie wurden regelmäßig als „psychosomatisch" erklärt.
- Psychologisierung
- Umklassifizierung organischer Schäden als psychische Störung. Ergebnis: Der Patient erhält keine angemessene Behandlung, und der Arzt vermeidet eine komplexe Diagnose.
- Organische ZNS-Schädigung bei COVID-19
- Dokumentiert durch strukturelle Gehirnveränderungen (S001), Astrozyten-Entzündung (S006) und Aktivierung der integrierten Stressantwort (S008). Das ist keine Psychologie — das ist Molekularbiologie.
⚠️ Falle vier: Der „Bei mir war es nicht so"-Effekt
Menschen, die COVID-19 ohne kognitive Folgen überstanden haben, neigen dazu, ihre Erfahrung auf alle zu verallgemeinern: „Ich hatte keine Gedächtnisprobleme, also ist das übertrieben". Dies ist die Verfügbarkeitsheuristik — die Überschätzung der Wahrscheinlichkeit eines Ereignisses basierend darauf, wie leicht es sich erinnern lässt.
Dieser Ansatz ignoriert die Variabilität des Krankheitsverlaufs, die von der Viruslast, dem Virusstamm, der genetischen Veranlagung, dem Alter, Begleiterkrankungen und dem Zufall abhängt — welche Gehirnstrukturen genau vom Virus betroffen sind.
„Mir ist nichts passiert" ist kein Argument gegen Neurotropie. Es ist ein Argument dafür, dass Sie Glück hatten.
🔍 Falle fünf: Ignorieren der Basisrate
Selbst wenn Menschen Studien sehen, interpretieren sie die Statistik oft falsch. Wenn 10–15% der COVID-19-Genesenen kognitive Beeinträchtigungen erleben, klingt das nach „selten". Aber bei 500 Millionen Infizierten sind das 50–75 Millionen Menschen mit langfristiger Hirnschädigung.
Das ist keine Seltenheit — das ist eine Pandemie innerhalb der Pandemie, die einfach weniger sichtbar ist als die Akutphase der Erkrankung.
⚙️ Falle sechs: Gruppendenken und sozialer Druck
Wenn in Ihrem sozialen Umfeld das Narrativ „COVID ist nur eine Grippe" dominiert, bedeutet das Anerkennen kognitiver Beeinträchtigungen einen Austritt aus der Gruppe. Sozialer Druck ist oft stärker als Beweise.
Dies ist besonders gefährlich, weil es einen Teufelskreis schafft: Menschen, die Neurotropie leugnen, beeinflussen andere, diese beeinflussen Dritte, und bald wird die Leugnung zur „allgemein akzeptierten Meinung", unabhängig von den Fakten.
- Eine Person stößt auf Beweise für die Neurotropie von COVID-19
- Ihre soziale Gruppe leugnet diese Beweise
- Die Person erlebt Druck: entweder der Gruppe zustimmen oder den Status verlieren
- Die Person wählt die Gruppe und beginnt aktiv, Beweise zu leugnen
- Sie wird zur Quelle des Drucks für andere
Kognitive Viren verbreiten sich schneller als biologische, weil sie soziale Netzwerke statt Atemwege nutzen.
🎯 Ausweg: Protokoll zur Überprüfung des eigenen Denkens
Um diese Fallen zu vermeiden, ist eine systematische Überprüfung erforderlich:
- Sich selbst fragen: „Leugne ich das, weil es Beweise dagegen gibt, oder weil es nicht in mein mentales Modell passt?"
- Überprüfen: Habe ich Primärquellen (S001, S003) gesehen oder nur sekundäre Interpretationen?
- Bewerten: Ignoriere ich die Basisrate? 10% von Milliarden ist keine Seltenheit
- Erkennen: Beeinflusst sozialer Druck oder die Meinung meiner Gruppe meine Position?
- Anerkennen: Kann meine persönliche Erfahrung für die gesamte Bevölkerung nicht repräsentativ sein?
Die Neurotropie von COVID-19 ist keine Glaubensfrage. Es ist eine Frage der Mechanismen: wie das Virus ins ZNS eindringt, wie es Neuronen schädigt, wie sich das in kognitiven Beeinträchtigungen manifestiert. Jeder dieser Mechanismen ist dokumentiert und reproduzierbar.
Skepsis ist nützlich, aber nur, wenn sie darauf abzielt, Beweise zu überprüfen, und nicht darauf, eine bequeme Illusion zu verteidigen.
