Ambulant erworbene Infektionen: Evidenzbasierte Medizin für die Bevölkerungsgesundheitλ
Systematische Reviews und Metaanalysen zur Behandlung ambulant erworbener Pneumonie, Prävention von Gebrechlichkeit bei älteren Menschen und Risikokommunikation im Gesundheitswesen
Overview
Ambulant erworbene Infektionen und Bevölkerungsgesundheit – ein Bereich, in dem evidenzbasierte Medizin auf die reale klinische Praxis trifft. Systematische Reviews zeigen 🧬: Fluorchinolone in Monotherapie bei ambulant erworbener Pneumonie übertreffen Kombinationsschemata hinsichtlich der Sicherheit, die Prävention von Gebrechlichkeit bei älteren Menschen bleibt eine Aufgabe mit unzureichender Evidenzbasis (obwohl Gruppenübungen einen moderaten Effekt zeigen), und die numerische Darstellung von Nebenwirkungsrisiken ist deutlich effektiver als verbale Beschreibungen für die Therapietreue.
🛡️
Laplace-Protokoll: Ambulante Erkrankungen erfordern einen individualisierten Ansatz unter Berücksichtigung populationsbezogener Daten, präziser Risikokommunikation und hochwertiger Evidenz zur Optimierung der Behandlungsergebnisse in der primärärztlichen Versorgung.
Reference Protocol
Wissenschaftliche Grundlage
Evidenzbasierter Rahmen für kritische Analyse
Navigation Matrix
Unterabschnitte
[gamification]
Gamification
Systematische Analyse der Anwendung von Spielelementen im Gesundheitswesen und in der Bildung mit Bewertung der Wirksamkeit auf Basis von Meta-Analysen
Erkunden
[monetization]
Monetarisierung
Umfassende Analyse von Methoden zur Wertschöpfung aus geistigem Eigentum, wissenschaftlichen Entwicklungen und digitalen Plattformen auf Basis evidenzbasierter Ansätze
Erkunden
[qa-moderation]
Moderation und Qualitätskontrolle
Methodik zur Bewertung der Glaubwürdigkeit, Reproduzierbarkeit und wissenschaftlichen Strenge von Studien durch standardisierte Prüf- und Validierungsprotokolle
Erkunden
[resources]
Ressourcen für systematische Reviews
Kritische Analyse akademischer Suchmaschinen, Datenbanken und methodologischer Werkzeuge zur Durchführung systematischer Reviews mit hoher Reproduzierbarkeit und Minimierung systematischer Fehler
Erkunden
[self-tests]
Selbsttest und Selbsteinschätzung
Systematischer Ansatz zur Bewertung von Wissen, Fähigkeiten und Kompetenzen durch validierte Selbstdiagnose-Instrumente, basierend auf Meta-Analyse-Prinzipien und strenger Forschungsmethodik
Erkunden
Protocol: Evaluation
Teste Dich
⚡
Vertiefung
Fluorchinolone gegen Kombinationen: Was Metaanalysen zur ambulant erworbenen Pneumonie zeigen
Ambulant erworbene Pneumonie ist ein führender Grund für Krankenhauseinweisungen in entwickelten Ländern. Die Wahl des Antibiotikums bestimmt das Ergebnis, doch die Praxis eilt den Evidenzen oft voraus.
Eine systematische Übersicht randomisierter kontrollierter Studien zeigte: Monotherapie mit Fluorchinolonen steht der Kombination aus β-Laktamen mit Makroliden bei klinischen Ergebnissen nicht nach. Dies stellt die routinemäßige Verordnung von Zweifachschemata für alle Patienten infrage.
Klinische Wirksamkeit: Zahlen gegen Praxis
Die Metaanalyse ergab einen statistisch signifikanten Vorteil für Fluorchinolone: Das relative Risiko für klinisches Versagen betrug 0,72 (95% KI) — eine Reduktion unwirksamer Behandlung um 28% gegenüber Kombinationstherapie.
| Parameter | Fluorchinolone | β-Laktam + Makrolid | Vorteil |
|---|---|---|---|
| Klinisches Versagen (RR) | 0,72 | 1,0 (Referenz) | −28% |
| Abbruch wegen Nebenwirkungen (RR) | 0,65 | 1,0 (Referenz) | −35% |
| Diarrhö (RR) | 0,13 | 1,0 (Referenz) | −87% |
Die Reduktion von Diarrhö um 87% ist für ambulante Patienten kritisch — dies ist nicht nur Komfort, sondern ein Faktor, der Therapietreue und Rückkehr zur Arbeit bestimmt.
Wann Kombination noch erforderlich ist
Makrolide zu β-Laktamen behalten ihren Wert bei schwerer ambulant erworbener Pneumonie mit Intensivtherapie. Bei leichtem bis mittelschwerem Verlauf ist Monotherapie mit Fluorchinolonen die optimale Balance aus Wirksamkeit, Sicherheit und Praktikabilität.
Es gibt jedoch einen Haken: Breiter Einsatz von Fluorchinolonen beschleunigt die Resistenzentwicklung auf Bevölkerungsebene. Dies ist ein langfristiger ökologischer Preis, den das Gesundheitssystem zahlt, nicht der einzelne Patient.
Therapietreue als Erfolgsmechanismus
Vereinfachung des Regimes (ein Medikament statt zwei) reduziert Einnahmefehler und erhöht die Compliance. Weniger Nebenwirkungen — weniger Gründe, die Behandlung vorzeitig abzubrechen.
- Monotherapie mit Fluorchinolonen
- Ein Medikament, ein Dosierungsschema, minimale gastrointestinale Beschwerden. Für berufstätige Patienten und ältere Menschen kann Diarrhö zu Dehydratation und Elektrolytstörungen führen — dies ist keine Kleinigkeit.
- Kombinationstherapie
- Zwei Medikamente, höheres Risiko für Nebenwirkungen, komplexeres Schema. Gerechtfertigt bei schwerem Verlauf, aber nicht bei mittelschwerem.
Prävention von Altersgebrechlichkeit: Die Kluft zwischen Theorie und Evidenz
Altersgebrechlichkeit ist ein Syndrom erhöhter Vulnerabilität gegenüber Stressoren, das mit ungünstigen Gesundheitsausgängen bei älteren Menschen assoziiert ist. Eine systematische Übersichtsarbeit der Cochrane Collaboration identifizierte einen kritischen Mangel an qualitativ hochwertiger Evidenz zur Wirksamkeit präventiver Interventionen.
Von den analysierten Studien erfüllte nur ein kleiner Teil strenge methodologische Kriterien, und die Gesamtstichprobengröße betrug lediglich 506 Teilnehmer – unzureichend für die Formulierung verlässlicher klinischer Empfehlungen.
Körperliches Training: Widersprüchliche Ergebnisse funktioneller Tests
Gruppenbasiertes körperliches Training zeigte paradoxe Ergebnisse in Abhängigkeit von der Bewertungsmethode des funktionellen Status. Die standardisierte Mittelwertdifferenz für die Selbsteinschätzung der Funktionsfähigkeit betrug 0,19 (95% KI) – sie erreichte weder statistische Signifikanz noch klinische Relevanz.
Objektive Tests der körperlichen Leistungsfähigkeit zeigten jedoch einen moderaten positiven Effekt mit SMD = 0,37, was auf eine Verbesserung messbarer Parameter bei fehlender subjektiver Wahrnehmung von Veränderungen durch die Patienten hinweist.
- Subjektive Patientenbewertung: keine signifikante Verbesserung der Lebensqualität
- Objektive Indikatoren: moderate Verbesserung der körperlichen Leistungsfähigkeit
- Frage der klinischen Bedeutsamkeit: Reicht eine Verbesserung der Testergebnisse ohne subjektive Wahrnehmung aus?
Die Diskrepanz zwischen objektiven und subjektiven Indikatoren wirft eine fundamentale Frage auf: Reicht eine Verbesserung der Ergebnisse funktioneller Tests aus, wenn die Patienten selbst keine Steigerung ihrer Lebensqualität wahrnehmen?
Mögliche Erklärungen umfassen unzureichende Sensitivität der Selbsteinschätzungsfragebögen, überhöhte Erwartungen der Teilnehmer oder tatsächlich geringe Effektgrößen, die die Schwelle subjektiver Wahrnehmbarkeit nicht erreichen.
Methodologische Limitationen und zukünftige Forschungsrichtungen
Die aktuelle Evidenzbasis ist durch kleine Stichprobengrößen, ein begrenztes Spektrum untersuchter Interventionen und unzureichende Qualität des Studiendesigns gekennzeichnet. Die meisten Arbeiten fokussierten auf isolierte Komponenten – ausschließlich körperliches Training, wobei die multifaktorielle Natur der Altersgebrechlichkeit ignoriert wurde.
Altersgebrechlichkeit umfasst nutritive, kognitive, soziale und medizinische Aspekte. Die Untersuchung einzelner Komponenten spiegelt nicht die reale Komplexität des Syndroms wider und erlaubt keine Entwicklung wirksamer Präventionsprogramme.
Für die Entwicklung effektiver Präventionsprogramme sind großangelegte randomisierte kontrollierte Studien komplexer Interventionen erforderlich, die unter Berücksichtigung der Pathophysiologie der Gebrechlichkeit und individueller Risikofaktoren konzipiert werden.
Zahlen gegen Worte: Wie das Informationsformat medizinische Entscheidungen bestimmt
Die Art der Darstellung von Risikoinformationen beeinflusst entscheidend das Verständnis der Patienten und ihre Behandlungsentscheidungen. Eine systematische Übersichtsarbeit von 25 Studien zeigte die Überlegenheit des numerischen Formats gegenüber verbalen Deskriptoren bei der Kommunikation von Wahrscheinlichkeiten unerwünschter Ereignisse.
Wenn medizinisches Fachpersonal Begriffe wie „häufig", „selten" oder „ungewöhnlich" verwendete, überschätzten Patienten systematisch die tatsächlichen Risiken und interpretierten sie im Bereich von 3–54% anstelle der tatsächlichen 2–20% bei numerischer Darstellung.
Systematische Verzerrung der Wahrnehmung verbaler Deskriptoren
Verbale Risikobeschreibungen erzeugen kognitive Unbestimmtheit, die jeder Patient mit eigenen Interpretationen füllt, basierend auf persönlicher Erfahrung, Ängstlichkeit und kulturellem Kontext.
Die numerische Darstellung von Informationen erhöhte die Patientenzufriedenheit um 0,48 Standardabweichungen im Vergleich zum verbalen Format. Diese Verbesserung führte zu einer höheren Therapietreue unabhängig vom Risikoniveau.
Der Vorteil des numerischen Formats blieb über das gesamte Wahrscheinlichkeitsspektrum erhalten — von seltenen bis häufigen unerwünschten Ereignissen. Dies weist auf die Universalität der Empfehlung hin, Risiken in Patienteninformationsmaterialien, Einwilligungserklärungen und Beratungsgesprächen quantitativ darzustellen.
Praktische Empfehlungen für die medizinische Kommunikation
Die Ergebnisse der systematischen Übersichtsarbeit haben direkte praktische Implikationen für die Entwicklung von Informationsmaterialien und die Schulung medizinischen Fachpersonals in Kommunikationsfähigkeiten.
- Anstelle von Formulierungen wie „Nebenwirkungen treten selten auf" sollte angegeben werden „Nebenwirkungen treten bei 2 von 100 Patienten auf" oder „die Wahrscheinlichkeit beträgt 2%".
- Bei der Diskussion schwerwiegender Risiken kann eine Überschätzung der Wahrscheinlichkeit zur Ablehnung einer wirksamen Behandlung führen, eine Unterschätzung zu einer ungerechtfertigten Risikoakzeptanz.
- Standardisierte numerische Formate durch systemische Änderungen in der medizinischen Ausbildung und regulatorischen Anforderungen in die klinische Praxis implementieren.
Numerische Daten ermöglichen es Patienten, eine genauere Abwägung von Risiken und Nutzen vorzunehmen, was die Grundlage für eine informierte medizinische Entscheidung darstellt.
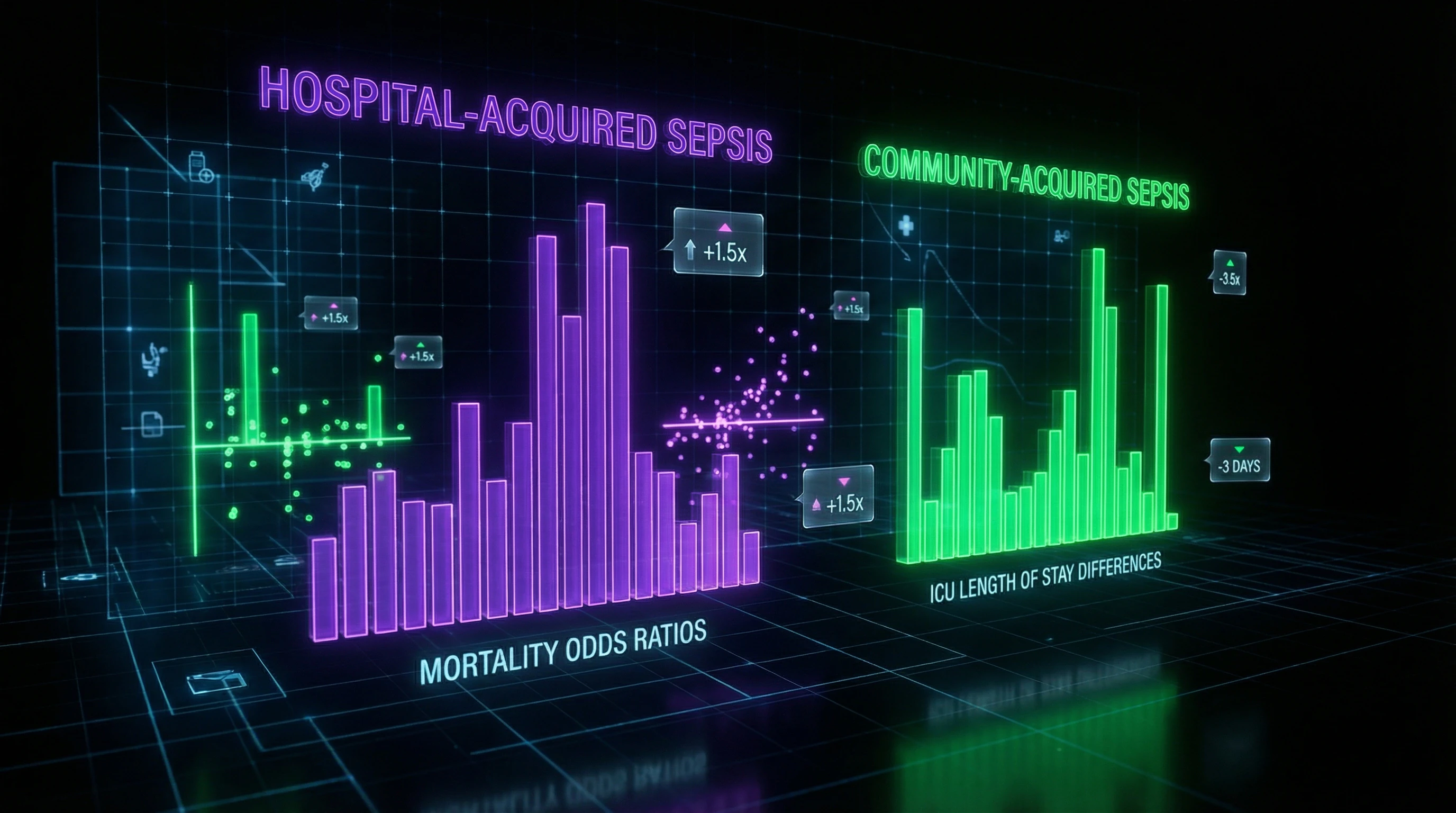
Krankenhaus- vs. ambulant erworbene Sepsis: Zahlen, die Protokolle verändern
Eine systematische Übersichtsarbeit von 72 Studien mit über 1 Million Patienten zeigte dramatische Unterschiede in den Outcomes zwischen nosokomialer und ambulant erworbener Sepsis. Patienten mit Krankenhaus-Sepsis weisen eine um 57% höhere Letalität auf (OR = 0,43, 95% CI 0,37–0,50).
Die Verweildauer auf der Intensivstation bei nosokomialen Patienten übertrifft die Werte ambulant erworbener Sepsis im Durchschnitt um 2,9 Tage, was den schwereren Verlauf und die Therapiekomplexität widerspiegelt.
Die Letalitätsunterschiede bleiben unabhängig von geografischer Region und Studienmethodik bestehen – dies weist auf fundamentale Unterschiede in Pathogenese und Erregerresistenz hin, nicht auf Design-Artefakte.
Unterschiede in Outcomes und Letalität zwischen Sepsis-Typen
Nosokomiale Sepsis ist häufiger mit multiresistenten Erregern assoziiert, was eine empirische Therapie mit Carbapenemen oder Kombinationsschemata erfordert. Ambulant erworbene Fälle sprechen üblicherweise auf Standard-β-Laktame an.
Kritisch wichtig: Jede Stunde Verzögerung adäquater Antibiotikatherapie bei nosokomialer Sepsis erhöht die Letalität um 7,6%, während bei ambulant erworbener Sepsis um 3,2%.
| Parameter | Nosokomiale Sepsis | Ambulant erworbene Sepsis |
|---|---|---|
| Letalität (relativ) | Um 57% höher | Basisniveau |
| Erreger | Multiresistent | Sensibel auf Standard-β-Laktame |
| Letalitätsanstieg pro Stunde ABT-Verzögerung | +7,6% | +3,2% |
| Durchschnittliche ITS-Verweildauer | Um 2,9 Tage länger | Basisniveau |
Ökonomische Belastung und systemische Konsequenzen
Die durchschnittlichen Behandlungskosten eines Falls nosokomialer Sepsis übersteigen ambulant erworbene um 18.000–24.000€ in Gesundheitssystemen entwickelter Länder. Dies hängt mit der Hospitalisierungsdauer, dem Einsatz von Reserveantibiotika und der Häufigkeit von Organersatzverfahren zusammen.
Die Prävention von 10% der nosokomialen Sepsis-Fälle durch verbesserte Infektionskontrolle könnte jährlich bis zu 50.000 Leben in den USA und Europa zusammen retten.
- Antibiotic-Stewardship-Programme
- Verordnungskontrolle, Deeskalation wo möglich – reduzieren die Selektion resistenter Stämme und Kosten für Reservepräparate.
- Protokolle zur Früherkennung nosokomialer Infektionen
- Monitoring von Markern, Kulturen, klinischen Zeichen – verkürzen die Zeit bis zur adäquaten Therapie, kritisch bei nosokomialer Sepsis.
- Infektionskontrollsysteme
- Händehygiene, Isolierung, Gerätesanierung – verhindern die Übertragung multiresistenter Erreger zwischen Patienten.
- Differenzierte Algorithmen empirischer Therapie
- Abhängig von Infektionsquelle und lokaler Epidemiologie – balancieren zwischen breitem Spektrum und Resistenzminimierung.
B-Vitamine und kognitive Gesundheit: Wenn Assoziation keine Kausalität bedeutet
Eine systematische Übersicht von 43 Studien mit 96.752 älteren Menschen offenbarte ein Paradoxon: Querschnittsstudien zeigten statistisch signifikante Assoziationen zwischen niedrigen B12- und Folatspiegeln und kognitiven Beeinträchtigungen.
Prospektive Kohortenstudien mit Beobachtungszeiträumen von 2–10 Jahren bestätigten diesen Zusammenhang nicht. Sensitivitätsanalysen, die Studien niedriger Qualität ausschlossen, eliminierten die beobachteten Assoziationen vollständig.
Die Diskrepanz zwischen Querschnitts- und prospektiven Daten erklärt sich durch umgekehrte Kausalität: Kognitiver Abbau führt zu schlechterer Ernährung und sinkenden Vitaminspiegeln, nicht umgekehrt.
Interventionsstudien: Fehlende Wirkung
B-Vitamin-Supplemente (0,4–2,5 mg B12, 0,8–5 mg Folat täglich) zeigten keine Verbesserung kognitiver Funktionen bei älteren Menschen ohne Ausgangsmangel während 6–24 Monaten Beobachtung.
Selbst in Subgruppen mit erhöhtem Homocysteinspiegel (Marker für B-Vitamin-Mangel) verlangsamten Supplemente den kognitiven Abbau nicht, was die Homocystein-Hypothese der Neurodegeneration widerlegt.
| Studientyp | Ergebnis | Interpretation |
|---|---|---|
| Querschnittsstudien | Assoziation nachgewiesen | Beweist keine Kausalität |
| Prospektive Kohorten | Keine Assoziation | Umgekehrte Kausalität wahrscheinlich |
| Interventionsstudien | Kein Effekt gefunden | Vitamine schützen Gehirn nicht |
Wann B-Vitamine tatsächlich notwendig sind
Die einzige begründete Indikation bleibt die Korrektur eines klinisch bestätigten B12-Mangels (Spiegel <200 pg/ml) bei megaloblastärer Anämie oder neurologischen Symptomen, nicht jedoch zur Demenzprävention.
Populäre Empfehlungen zur Einnahme von B-Vitaminen für die „Gehirngesundheit" haben keine Evidenzbasis für die allgemeine Population älterer Menschen. Die fortgesetzte Kommerzialisierung „neuroprotektiver" Supplemente stellt ein Beispiel für Medikalisierung ohne wissenschaftliche Grundlage dar.
Gesundheit ländlicher Bevölkerungen: unsichtbare Lücken in der pädiatrischen Versorgung
Eine systematische Übersichtsarbeit von 26 Studien aus 8 Ländern identifizierte ein kritisches Defizit der Evidenzbasis zum Management chronischer Erkrankungen bei Kindern in ländlichen Gemeinden. Nur 4 Studien (15%) waren randomisierte kontrollierte Studien; die übrigen waren Beobachtungsstudien mit hohem Verzerrungsrisiko.
Am häufigsten untersucht wurden Asthma (n=8) und Typ-1-Diabetes (n=6). Epilepsie, chronisch-entzündliche Darmerkrankungen und rheumatologische Erkrankungen sind in der Literatur zur ländlichen Gesundheitsversorgung praktisch nicht vertreten.
Das Fehlen von Studien zu seltenen chronischen Erkrankungen in ländlichen Regionen bedeutet, dass Ärzte ohne lokale Daten zu Prävalenz, Verlauf und Behandlungseffektivität arbeiten – und gezwungen sind, städtische Protokolle auf einen grundlegend anderen Kontext zu extrapolieren.
Pädiatrische chronische Erkrankungen im ländlichen Kontext
Die qualitative Synthese identifizierte drei Hauptbarrieren: geografische Entfernung von spezialisierter Versorgung (durchschnittliche Distanz >150 km), Mangel an pädiatrischen Fachärzten (Dichte 4,2-mal niedriger als in Städten) und Fragmentierung der medizinischen Dokumentation zwischen Primär- und Spezialversorgung.
Telemedizinische Konsultationen für Kinder mit Asthma verbesserten die Symptomkontrolle (SMD = 0,34, 95% CI 0,12–0,56), aber der Effekt war weniger ausgeprägt als in städtischen Populationen – ein Hinweis auf zusätzliche sozioökonomische Faktoren.
| Barriere | Parameter | Wirkmechanismus |
|---|---|---|
| Geografische Entfernung | Durchschnittliche Distanz >150 km | Verzögerte Diagnose, unterbrochene Behandlung |
| Personalmangel | Dichte 4,2-mal niedriger als städtisches Niveau | Fehlende spezialisierte Versorgung vor Ort |
| Datenfragmentierung | Zersplitterung zwischen Versorgungsebenen | Doppelte Untersuchungen, Informationsverlust |
| Sozioökonomische Faktoren | Verringerter Telemedizin-Effekt | Unmöglichkeit, Empfehlungen umzusetzen |
Lücken in der Evidenzbasis und Forschungsrichtungen
Bestehende Studien leiden unter einem systematischen Fehlen von Langzeitergebnissen (durchschnittlicher Beobachtungszeitraum 8,3 Monate) und ökonomischen Evaluationen von Interventionen. Keine bewertete die Auswirkungen auf die Lebensqualität der gesamten Familie, obwohl das Management einer chronischen Erkrankung eines Kindes in geografischer Isolation erhebliche zeitliche und finanzielle Aufwendungen von den Eltern erfordert.
Wenn eine Studie die familiäre Belastung nicht misst, übersieht sie den Hauptmechanismus für Therapieabbruch unter ländlichen Bedingungen – nicht Informationsmangel, sondern fehlende Ressourcen für deren Umsetzung.
Prioritäre Richtungen für zukünftige Forschung:
- Entwicklung und Validierung von Modellen der gemeinsamen Betreuung zwischen Hausärzten und pädiatrischen Fachärzten
- Bewertung der Effektivität mobiler Spezialkliniken
- Untersuchung der Rolle von Schulkrankenschwestern beim Monitoring chronischer Erkrankungen
- Schaffung integrierter elektronischer Systeme zur Versorgungskoordination

Knowledge Access Protocol
FAQ
Häufig gestellte Fragen
Fluorchinolone in Monotherapie stehen der Kombination aus β-Laktamen mit Makroliden in nichts nach. Studien zeigen weniger Therapieversagen (RR=0,72) und Nebenwirkungen bei Fluorchinolonen, insbesondere weniger Durchfall (RR=0,13). Makrolide sollten nur bei schwerem Pneumonieverlauf hinzugefügt werden (S2).
Gruppenbasierte körperliche Übungen verbessern objektive Messwerte (SMD=0,37), haben aber keinen Einfluss auf die Selbsteinschätzung der Funktionsfähigkeit. Die derzeitige Evidenz reicht für eindeutige Empfehlungen nicht aus, da die Stichproben klein (n=506) und die Studienqualität begrenzt ist. Umfassende multifaktorielle Interventionen sind erforderlich (S3).
Numerische Darstellung von Risiken ist für Entscheidungsfindung effektiver als verbale. Zahlen erhöhen die Therapietreue und helfen Patienten, die Wahrscheinlichkeit von Komplikationen genauer einzuschätzen. Ein kombinierter Ansatz mit Datenvisualisierung zeigt die besten Ergebnisse (S3).
Nosokomiale Sepsis ist durch höhere Sterblichkeit und schlechtere Verläufe im Vergleich zu ambulant erworbener gekennzeichnet. Die Unterschiede hängen mit Erregerresistenzen und der Schwere des Patientenzustands zusammen. Die wirtschaftliche Belastung durch nosokomiale Sepsis ist deutlich höher (S4).
Nein, die Vitamine B12, B6 und Folsäure sind keine nachgewiesenen Mittel zur Prävention kognitiver Beeinträchtigungen. Prospektive Studien konnten keine schützende Wirkung auf Gedächtnis und Denkvermögen feststellen. Dies ist ein weit verbreiteter Mythos, der durch qualitativ hochwertige Daten nicht bestätigt wird (S5).
Pädiatrische chronische Erkrankungen in ländlichen Gebieten sind unzureichend erforscht. Es bestehen erhebliche Lücken in der Evidenzbasis bezüglich Prävalenz und Besonderheiten des Krankheitsverlaufs. Gezielte Forschung für diese Population ist erforderlich (S6).
Die Zugabe von Makroliden ist nur bei schwerem Verlauf ambulant erworbener Pneumonie gerechtfertigt. In leichten und mittelschweren Fällen zeigt die Monotherapie mit Fluorchinolonen vergleichbare Wirksamkeit bei weniger Nebenwirkungen. Die Kombinationstherapie erhöht das Durchfallrisiko um das 7,7-fache (S2).
Nein, bei Lungenentzündung führen Fluorchinolone zu weniger Therapieabbrüchen (RR=0,65) und verursachen seltener Durchfall. Allerdings besteht berechtigte Sorge hinsichtlich der Entwicklung von Antibiotikaresistenzen bei breiter Anwendung. Die Wahl des Präparats sollte die lokale Epidemiologie berücksichtigen (S2).
Gruppenprogramme für körperliche Aktivität verbessern objektive Leistungstests, aber der Effekt auf alltägliche Aktivitäten ist uneinheitlich. Das optimale Trainingsregime zur Prävention von Gebrechlichkeit ist noch nicht bestimmt. Ein individueller Ansatz unter Berücksichtigung des Ausgangszustands wird empfohlen (S3).
Numerische Informationen über Risiken erhöhen die Wahrnehmungsgenauigkeit und verbessern die Therapietreue. Patienten, die konkrete Prozentangaben erhalten, treffen fundiertere Entscheidungen. Verbale Beschreibungen ("selten", "häufig") werden subjektiv interpretiert und sind weniger effektiv (S3).
Krankenhauskeime weisen multiple Antibiotikaresistenzen auf, was die Behandlung erschwert. Patienten mit nosokomialer Sepsis sind initial schwerer erkrankt und haben Begleiterkrankungen. Letalität und Behandlungskosten sind im Vergleich zu ambulant erworbenen Infektionen deutlich höher (S4).
Es gibt keine überzeugenden Belege dafür, dass B-Vitamin-Präparate die kognitiven Funktionen bei gesunden Menschen verbessern. Selbst bei Mangelzuständen wird ein Effekt auf das Gedächtnis durch große Studien nicht bestätigt. Die Korrektur eines Mangels ist wichtig, garantiert aber keine Neuroprotektion (S5).
Die Evidenzbasis zu pädiatrischen chronischen Erkrankungen in ländlichen Regionen ist äußerst begrenzt. Es fehlen qualitativ hochwertige Daten zu Prävalenz, Verlauf und Wirksamkeit von Interventionen. Dies ist eine kritische Lücke, die dringende Aufmerksamkeit der Forschung erfordert (S6).
Die Haupteinschränkungen betreffen das Risiko der Resistenzentwicklung und individuelle Unverträglichkeiten. In Regionen mit hoher Erregerresistenz ist eine Kombinationstherapie vorzuziehen. Die Entscheidung erfolgt auf Basis lokaler Daten zur Empfindlichkeit der Mikroorganismen (S2).
Nein, ein universelles Präventionsprogramm gegen Frailty wurde bisher nicht entwickelt. Aktuelle Studien fokussieren sich überwiegend auf körperliche Übungen und vernachlässigen Ernährung, soziale und kognitive Aspekte. Ein multidomäner Ansatz mit qualitativ hochwertiger Evidenzbasis ist erforderlich (S3).
Ja, das Format der Risikodarstellung beeinflusst Entscheidungen über chirurgische Eingriffe erheblich. Numerische Daten mit Visualisierung helfen Patienten, das Nutzen-Risiko-Verhältnis realistischer einzuschätzen. Verbale Beschreibungen führen häufig zu verzerrter Wahrnehmung von Wahrscheinlichkeiten (S3).
